Introduksjon
Eldre personer er overrepresentert i pasientgruppen for hoftenære brudd. Akutte smerter hos denne pasientgruppen kan føre til flere komplikasjoner (1–3). Pasienter uten adekvat smertelindring har høyere risiko for å utvikle delir, urinretensjon og forsinket mobilisering, og får dermed lengre sykehusopphold og dårligere livskvalitet (2–4). Det er derfor hensiktsmessig å tilstrebe adekvat smertelindring. Overadministrering av opioider er assosiert med respirasjonsdepresjon, hypotensjon, kognitiv svikt, somnolens, kvalme, obstipasjon, uventet intubasjon, økt bemanning, forlenget opphold i avdelingen og dødelighet (1–3, 5–8). Dette hindrer gjenoppretting av tidligere funksjonsnivå og øker faren ytterligere for komplikasjoner (2,5,7). Nerveblokader fremstår som et effektivt supplement til systemiske opioider ved behandling av pasienter med hoftenære brudd (8). En nerveblokade som ofte blir anvendt for denne pasientgruppen er fascia iliaca compartment-blokade (heretter omtalt som FICB). Denne nerveblokaden bedøver tre nerver: femoralisnerven, lateral cutaneous-nerve og, i enkelte tilfeller, obturatornerven (6,9). FICB har som hovedoppgave å blokkere den sensoriske innerveringen av det laterale lår (9). Forskning tyder på at tidlig administrasjon av FICB kan føre til en betydelig reduksjon i både smerte og behovet for opioider i påvente av operasjon og under den første postoperative dagen (3,8).
I Norge rammer hoftebrudd over 9 000 pasienter per år (10). På Akershus universitetssykehus (Ahus) startet anestesisykepleierne et prosjekt i 2019, der anestesisykepleierne, ved hjelp av ultralydapparat, satte FICB på pasientene med hoftenære brudd.
Hensikt
Hensikten med litteratursøket var å finne fordeler ved bruk av ultralyd (UL) og hvilken effekt ultralydveiledet FICB (heretter omtalt som UL FICB) har versus FICB med blind teknikk. Vi ønsket også å finne ut hvilke kontraindikasjoner og mulige komplikasjoner vi skal være oppmerksomme på, samt finne informasjon om tilegning av kompetanse for å gjennomføre prosedyren.
Litteraturen som er blitt brukt i artikkelen har dannet grunnlag for en forskningsbasert prosedyre med metoderapport og pasientinformasjon.
Metode
Et PICO-skjema ble utformet, og et litteratursøk gjennomført i samarbeid med en spesialbibliotekar og artikkelforfatterne. Det nyeste litteratursøket ble gjennomført 13.03.2023. Systematiske søk ble utført i flere databaser, inkludert norske og internasjonale. For de norske databasene som fagprosedyrer.no og Norsk Elektronisk Legehåndbok ble følgende søkeord primært brukt: «fagprosedyrer», «hoftebrudd», «nerveblokade», «ultralyd», «fascia iliaca compartment», «femur», «smerter», «ultralydveiledet» og «femoralisblokade». For de internasjonale databasene, inkludert UpToDate, BMJ, Medline, Cinahl og andre, ble søkeordene «hip fracture», «nerve block», «fascia iliaca compartment», «ultrasound», «anesthesia or anaesthesia», «femoral fracture», «hip joint» og «ultrasound-guided» hovedsakelig brukt. Søkestrategien var designet for å være så omfattende som mulig, og inkluderte både frittstående ord og kombinasjoner for å maksimere dekningen av relevant litteratur.
Totalt resulterte dette i 669 artikler. Tittel og abstract ble vurdert og inkludert etter inklusjons- og eksklusjonskriterier (se skjema, illustrasjon 1).
| Inklusjonskriterier | Eksklusjonskriterier | |
|---|---|---|
| Populasjon | – Voksne over 18 år | – Dyr |
| Intervensjon | – Hoftenære brudd
– FIC – Perioperativt forløp |
– Pre-hospitale studier
– Studier hvor en av gruppene har fått to nerveblokader – Blokadekateter – Supra-inguinal teknikk – Kroniske smerter – Nervestimulator |
| Språk | Norsk, engelsk | |
| Utgivelsesår | Eldre enn 10 år | |
| Design | Svar på artikler/brevform |
Inklusjons- og eksklusjonskriteriene som ble benyttet for studiens utvalg
44 artikler ble kvalitetsvurdert etter «Folkehelseinstituttets sjekklister for kritisk vurdering av artikler» og fremstilt i flytskjema (illustrasjon 2) (11). Etter kvalitetsvurdering ble 19 artikler ekskludert. AGREE-instrumentet ble brukt til å kvalitetssikre forskning og retningslinjer (12). Utarbeidelse av anbefalingene er gjort med bakgrunn i de gjenværende 25 kvalitetsvurderte artiklene. En tverrfaglig arbeidsgruppe bestående av fagsykepleiere og medisinsk ansvarlige i avdelingen ble opprettet for å bistå ved medisinskfaglige spørsmål og andre vurderinger relatert til prosedyrearbeidet. Ved tilfeller av usikkerhet eller tvetydighet, ble saken diskutert i arbeidsgruppen.
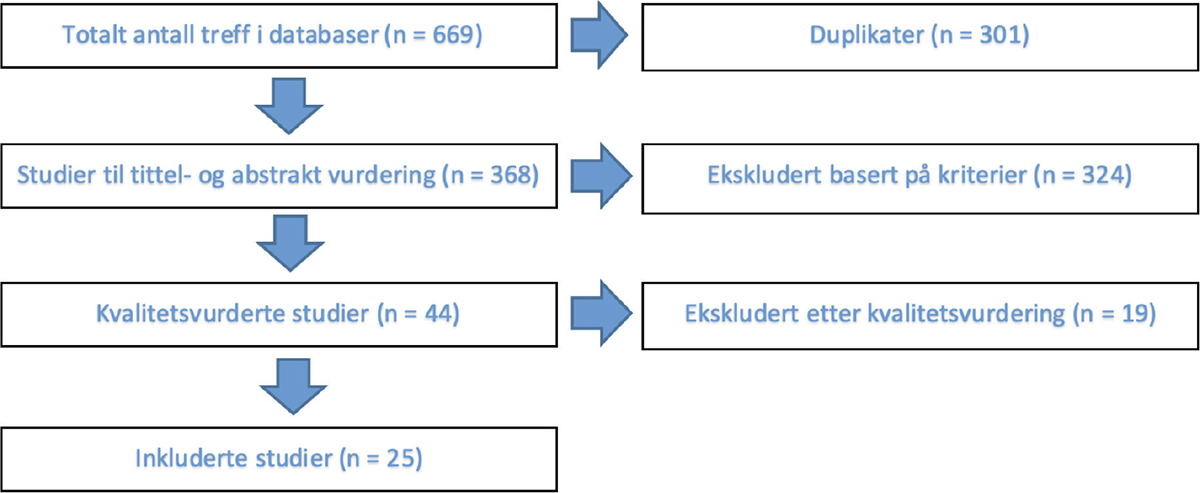
Figur 1 Flytskjema
Antall treff fra litteratursøk, samt fremgangsmåte i utvelgelse av relevante artikler basert på inklusjons- og eksklusjonskriterier fremstilt i flytskjema
Alle studiene som er inkludert er kritisk vurdert av to anestesisykepleiere med mastergradkompetanse. Det har ikke vært aktuelt med godkjenning fra REK, personvernombudet eller andre relevante instanser, da dette er et litteratursøk.
Resultater
Ultralyd er gullstandard
Bruk av UL muliggjør visualisering av anatomiske strukturer (arterie, vene, fascier og femoralisnerven), nålens posisjon i sanntid og spredning av lokalanestetika (LA) (8). UL FICB har vist seg å være mer vellykket enn loss of resistance-teknikk for å bedøve femoralisnerven og lateral cutaneus-nerve. Det kan være flere enn to fascier, derfor er «to pops»-teknikken som blir brukt ved loss of resistance ikke pålitelig nok som identifisering av fascia lata og fascia iliaca (6,9). Uten UL kan LA derfor bli satt både i muskelen og over fascia iliaca, og ikke gi tilstrekkelig effekt (8). Loss of resistance og «to pops»-teknikk omtales videre som blind teknikk.
En av studiene i den oppsummerte forskningen viste at blind teknikk hadde en suksessrate på 35–47 prosent, men ved bruk av UL gikk suksessraten opp til 82–87 prosent ved anleggelse av UL FICB (13). UL FICB har signifikant bedre effekt enn FICB med blind teknikk (9). Bruk av UL gir høyere suksessrate og minimerer komplikasjoner, som intravaskulær injeksjon. UL reduserer også sjansen for å utvikle local anesthetic systemic toxicity (LAST) med 65 prosent (8). Det er rapportert at UL FICB reduserte preoperativ smerteskår og redusert opioidforbruk, samt ga høy pasienttilfredshet ved femurfraktur (13). UL FICB har også vist å gi mindre behov for postoperative opioider (5).
Fascia iliaca compartment-blokade sammenlignet med andre aktuelle blokader
Hofteleddet er innervert av flere nerver. Det er derfor flere nerveblokader som er aktuelle ved hoftenære brudd: FICB, femoralisblokade, psoas compartment-blokade, 3-i-1, perikapsulær nervegruppe-blokade (PENG) og andre kombinerte nerveblokader. Alle viser seg å gi overlegen analgetisk effekt versus medikamentell basisbehandling eller ingen nerveblokade (14). I de ulike studiene som ble gjennomgått var det påvist signifikant positiv effekt ved bruk av ultralydveiledet metode. Blant de ulike nerveblokadene er UL FICB teknisk enklere å gjennomføre og medfører derfor minimal risiko (2,8,13). Både PENG og UL FICB gir god smertelindring, men PENG gir mindre motorisk blokade av quadriceps (4,15,16). Nerveblokadene nevnt i denne artikkelen er blitt gjennomført ved bruk av ultralyd, om ikke annet er nevnt.
Sitte opp til spinalbedøvelse
Bruk av nerveblokader gjør hoftefleksjon lettere for pasienten, noe som muliggjør mobilisering av pasienten til sittende stilling. Dette er en fordel i forbindelse med posisjonering før spinalbedøvelse (2). UL FICB gir mindre smerter ved posisjonering enn intravenøs smertelindring og bør derfor rutinemessig administreres i forkant av spinalbedøvelse (17,18).
Underbehandling av smerter ved kognitiv svikt
Kognitiv svikt og kommunikasjonsvansker er rapportert som den vanligste barrieren ved smertelindring av eldre. Femti prosent av eldre pasienter med moderate til alvorlige smerter etter hoftebrudd mottok inadekvat smertelindring. Pasientene med langtkommen demens så ut til å få en tredjedel av dosen med morfin sammenlignet med kognitivt oppegående pasienter. Av pasienter uten kognitiv svikt rapporterte førti prosent alvorlig smerte. Det er da sannsynlig at pasienter med demens, som mottok mindre smertestillende, også hadde alvorlige smerter postoperativt, men var uten evne til å kommunisere det (2). Delir er en alvorlig komplikasjon hos eldre med hoftenære brudd, hvorav omtrent 61 prosent opplever delir i den perioperative perioden (19). Delir øker risiko for død, institusjonalisering og demens (2). Adekvat smertelindring ved hjelp av UL FICB eller femoralisblokade reduserer forekomsten av kognitiv svikt og/eller delir (18,19).
Kontraindikasjoner
Absolutte kontraindikasjoner ved UL FICB er allergi mot LA, dersom pasienten ikke ønsker UL FICB og/eller dersom pasienten ikke har evne til å samarbeide (1,6,8). Forskningen viser også til relative kontraindikasjoner som økt blødningstendens, bruk av antikoagulantia (komprimer ved utilsiktet blødning), infeksjon rundt injeksjonsstedet og eksisterende nerveforstyrrelser i området hvor nerveblokaden settes (1,6,8). Bypass-kirurgi og knusningsskade på injeksjonsstedet nevnes også som relative kontraindikasjoner (6,8).
Mulige komplikasjoner
Det er alltid risiko for komplikasjoner eller skade ved anleggelse av nerveblokader. Det er derfor viktig å gjøre en vurdering av pasientens smertetilstand i forkant. Mulige komplikasjoner kan være følgende:
- LAST (8) (se illustrasjon 3)
- Allergisk reaksjon (8)
- Perifer nerveskade (8)
- Hematom (8)
- Infeksjon (8)
- Sekundær skade i form av redusert sensibilitet (8)
Forekomst av LAST er rapportert til å være 0,004–0,18 prosent på perifere nerveblokader (20). Alvorlige komplikasjoner i forbindelse med nerveskade er ekstremt lav, under 0,1 prosent (1,8). Ved bruk av steril teknikk er risiko for infeksjon minimal (8).
Det er viktig å være oppmerksom på at eldre pasienter har en økt risiko for toksisk reaksjon grunnet komorbiditet og redusert muskelmasse (21).
| LAST | Risikofaktorer | Symptomer | Behandling |
|---|---|---|---|
| Høy alder > 79 år
Ledningsforstyrrelser i hjertet Iskemisk hjertesykdom Nyredysfunksjon Leverdysfunksjon Graviditet Avansert karsykdom |
CNS:
Tinnitus Nummenhet i lepper Metallsmak i munn Agitasjon Talevansker Kramper Bevisstløs Respirasjonsstans |
Stopp injeksjon
Ring etter hjelp Administrer Intralipid: Til voksne > 70 kg* administreres 100 ml Intralipid 20 % over 2–3 minutter. Etterfølges av Intralipid-infusjon med 0,25 ml/kg/min. |
|
| Kardiovaskulære:
Hypotensjon Bradykardi Ventrikulære arytmier Sirkulasjonskollaps |
Behandling etter ABC-prinsippet |
Risikofaktorer, symptomer og behandling for LAST
*Dersom pasienten veier < 70 kg av idealvekt, gis 1,5 ml/kg over 2–3 minutter. Deretter Intralipid-infusjon med 0,25 ml/kg/min. Dersom pasienten fortsatt er hemodynamisk ustabil, kan det gis en ny bolus og doble infusjonshastigheten. Fortsett infusjonen minst 10 minutter etter pasienten er hemodynamisk stabil. Max 12 ml/kg iv (1).
Flere studier anbefaler Ropivakain 2,5 mg/ml – 40 ml (begrenset til < 3 mg/kg), da det er tryggere sammenliknet med andre LA. Ropivakain er mindre toksisk for sentralnervesystemet og hjertet enn Bupivakain. I tillegg gir den mindre potent motorblokade, men like effektiv sensorisk blokade ved tilsvarende doser Bupivakain (2). Deksametason som tilsetning til Ropivakain 2,5 mg/ml forlenger LA-effekten signifikant (22).
Monitorering
Monitorering anbefales til alle som skal få nerveblokade; før, under og etter blokaden er satt. Grad av monitorering er hentet fra Norsk standard for anestesi (23). Pasienten skal ha perifer venetilgang for å raskt kunne behandle eventuelle komplikasjoner (8). Da UL FICB er stabil, perifer regionalanestesi, kan overvåkningen delegeres til opplært helsepersonell uten spesialutdanning i anestesi (23). Anestesilege eller anestesisykepleier tilkalles ved behov (1).
Opplæring og implementering
Flere studier viser at sykepleiere oppnår like vellykkede resultater som leger ved administrering av UL FICB. Forskerne fant at sykepleiere hadde tilstrekkelig kunnskap og kompetanse til å utføre prosedyren nøyaktig og trygt (7,8,24).
Diskusjon
Sammenliknet med blind teknikk gir bruk av UL høyere suksessrate og dermed bedre smertelindrende effekt, i tillegg til raskere anslagstid og mindre sjanse for LAST (1,2,8,9). Det er en fordel med UL FICB dersom pasienten har et kronisk overforbruk av opioider, har underliggende lungesykdommer eller høy alder (1,8). UL FICB vurderes til å være teknisk trygg å gjennomføre og har mange fordeler, men utelukker ikke risiko for komplikasjoner. Det er derfor viktig at man undersøker behovet for UL FICB i forkant. Eldre er ekstra utsatt for LAST på grunn av lavere muskelmasse, men vi har ikke funnet anbefalinger i litteraturen om redusert dose (21).
En pasient med komplikasjoner fra enten over- eller underbehandling av smerter kan kreve mer ressurser til ekstra overvåkning. Pasienten vil i tillegg sannsynligvis være inneliggende på sykehus i lengre tid. Tidlig administrering av UL FICB kan forebygge komplikasjoner, gi bedre pasientbehandling og kortere liggetid.
Å tilby nerveblokade som smertelindring kan være ressurskrevende i form av opplæring, tilgang på UL-apparat og frigjøring fra andre arbeidsoppgaver. På Ahus har anestesisykepleiere som er seksjonert under ortopedi satt UL FICB siden 2019. I 2021 hadde Ahus 800 pasienter med hoftenære brudd. 500 av disse fikk UL FICB. Disse er satt av anestesisykepleiere som er blokadekyndige (fått teoretisk og praktisk opplæring i UL FICB). Resten er satt av leger med spesialisering i anestesi som har fått opplæring. Ifølge helsepersonelloven § 4 har helsepersonell et selvstendig ansvar for arbeidet de utfører. Dette betyr at den som utfører prosedyren har ansvaret for å inneha nok kompetanse til å utføre den forsvarlig (25). Avdelingsleder har ansvaret for å tilrettelegge så anestesipersonellet har anledning til å opparbeide seg denne kompetansen.
Validitet
En svakhet i kunnskapsgrunnlaget er UpToDate (2022), som har brukt én studie fra 2008. En styrke ved kunnskapsgrunnlaget er at vi har valgt å kun inkludere FICB lagt med UL for å tydeliggjøre effekten av UL FICB versus FIC uten UL eller annen smertestillende behandling. Det inkluderte kunnskapsgrunnlaget er høyt oppe i kunnskapspyramiden (26), og er ikke eldre enn 7 år.
Populasjonen i studiene er varierte, men alle studiene har en eldre populasjon. Noen studier har bevisst ekskludert de som er kognitivt svekket, men vi mener likevel at den positive effekten av nerveblokaden kan generaliseres til alle pasienter. Dette vil være fordel for en som har utfordringer med å uttrykke seg. Det har vært færre studier på ASA 3- og ASA 4-pasienter. Vi har derfor mindre oversikt over om denne pasientgruppen er mer utsatt for komplikasjoner på grunn av høy alder og komorbiditet. Vi er av den oppfatning at nerveblokade vil være gunstigere for pasienten enn standard smertelindring alene.
Begrensninger ved artikkelen
Studiene som inkluderte pasienter med kognitiv svikt (innhentet samtykke fra pårørende) rapporterte om utfordringer ved bruk av smerteskåringsverktøy som NRS (numeric rating scale) og VAS (visual analogue scale). Hvis helsepersonell er usikre på hvordan de skal tolke smertebildet til den kognitivt svekkede pasienten, kan det føre til at pasienten ikke får tilstrekkelig med smertelindrende medikamenter. Ideelt skulle det vært brukt et verktøy tilpasset eldre som har vanskelig for å uttrykke seg. Ved å lære opp helsepersonell til å bruke dette, får pasienten bedre behandling og det standardiserer dokumentasjon av pasientens behandling og smertenivå.
Det har i tillegg vært viktig for oss å skille mellom effekt av FICB med og uten UL. Dette har krevd ekstra arbeid under lesing av artikler og systematiske oversikter. De systematiske oversiktene har ikke alltid vært like konsekvente på bruk av UL eller blind teknikk. Vi har derfor måtte gå nøye gjennom tabeller og enkeltstudier for å skille ut resultater fra nerveblokader satt med UL. Det har ofte vært mange ulike intervensjoner i samme studie, men få studier som undersøker sammenligning av kun FICB med og uten UL. Derfor har vi måtte vise til én studie utført i 2008.
Konklusjon
Bruk av nerveblokader ved hoftenære brudd gir signifikant lavere smerteskår. Det kan redusere behovet for opioider og gir lavere risiko for komplikasjoner. UL FICB vil være et godt alternativ for denne pasientgruppen. Alle pasienter med hoftenære brudd som ikke har kontraindikasjoner bør tilbys UL FICB så snart som mulig etter sykehusankomst eller diagnostisering. UL blir beskrevet som gullstandard i forbindelse med nerveblokader. Implikasjoner for videre praksis og forskning er implementering av et smerteskåringsverktøy tilpasset eldre pasienter med kognitiv svikt og/eller kommunikasjonsvansker, og potensielle kostnadsbesparelser ved å forebygge komplikasjoner.
Referanser
- 1. Jeng CL, Rosenblatt MA. Overview of peripheral nerve blocks. UpToDate [database]. Waltham, MA: UpToDate; 2023 [oppdatert 01.06.2023; hentet 28.07.2023]. Tilgjengelig fra: https://www.uptodate.com/contents/overview-of-peripheral-nerve-blocks
- 2. Scurrah A, Shiner CT, Stevens JA, Faux SG. Regional nerve blockade for early analgesic management of elderly patients with hip fracture – a narrative review. Anaesthesia. 2018;73(6):769–83. http://dx.doi.org/10.1111/anae.14178
- 3. Garlich JM, Pujari A, Debbi EM, Yalamanchili DR, Moak ZB, et al. Time to block: Early regional anesthesia improves pain control in geriatric hip fractures. J Bone Joint Surg. 2020;102(10):866–72. https://doi.org/10.2106/JBJS.19.01148
- 4. Farag A, Hendi NI, Diab RA. Does pericapsular nerve group block have limited analgesia at the initial post-operative period? Systematic review and meta-analysis. J Anesth. 2022;37(1):138–53. https://doi.org/10.1007/s00540-022-03129-5
- 5. Thompson J, Long M, Rogers E, Pesso R, Galos D, et al. Fascia iliaca block decreases hip fracture postoperative opioid consumption: A prospective randomized controlled trial. J Orthop Trauma. 2020;34(1):49–54. https://doi.org/10.1097/BOT.0000000000001634
- 6. Jones MR, Novitch MB, Hall OM, Bourgeois AP, Jeha GM, et al. Fascia iliaca block, history, technique, and efficacy in clinical practice. Best Pract Res Clin Anaesthesiol. 2019;33(4):407–13. https://doi.org/10.1016/j.bpa.2019.07.011
- 7. Falyar C, Tola D. Ultrasound-guided fascia iliaca blocks in the emergency department. Geriatr Nurs. 2019;40(4):441–4. https://doi.org/10.1016/j.gerinurse.2019.07.007
- 8. Nagel EM, Gantioque R, Taira T. Utilizing ultrasound-guided femoral nerve blocks and fascia iliaca compartment blocks for proximal femur fractures in the emergency department. Procedural Column. 2019;41:135–44. https://doi.org/10.1097/TME.0000000000000242
- 9. Jeng CL, Rosenblatt MA. Lower extremity nerve blocks: Techniques. UpToDate [database]. Waltham, MA: UpToDate; 2022 [oppdatert 04.10.2022; hentet 28.07.2023). Tilgjengelig fra: https://www.uptodate.com/contents/lower-extremity-nerve-blocks-techniques
- 10. Gjertsen J-E, Dybvik E, Kristensen TB. Årsrapprt for 2021 med plan for forbedringstiltak. Bergen: Nasjonalt hoftebruddregister; 2022.
- 11. Folkehelseinstituttet. Sjekklister 2018. Oslo: Folkehelseinstituttet; 2018 [oppdatert 17.09.2021]. Tilgjengelig fra: https://www.helsebiblioteket.no/kunnskapsbasert-praksis/kritisk-vurdering/sjekklister
- 12. Brouwers MC, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Makarski J, Zitzelsberger L. The AGREE II Instrument 2017. Canada: Canadian Institutes of Health Research. Tilgjengelig fra: http://www.agreetrust.org
- 13. Bang S, Chung J, Jeong J, Bak H, Kim D. Efficacy of ultrasound-guided fascia iliaca compartment block after hip hemiarthroplasty A prospective, randomized trial. Medicine. 2016;95(39). http://dx.doi.org/10.1097/MD.0000000000005018
- 14. Den norske legeforening. Norske retningslinjer for tverrfaglig behandling av hoftebrudd. Oslo: Den norske legeforening; 2018.
- 15. Hua H, Xu Y, Jiang M, Dai X. Evaluation of pericapsular nerve group (PENG) block for analgesic effect in elderly patients with femoral neck fracture undergoing hip arthroplasty. J Healthc Eng. 2022:7452716. https://doi.org/10.1155/2022/7452716
- 16. Wang Y, Wen H, Wang M, Lu M. The efficiency of ultrasound-guided pericapsular nerve group block for pain management after hip surgery: a meta-analysis. Pain Ther. 2023;12(1):81–92. https://dx.doi.org/10.1007/s40122-022-00463-0
- 17. Sahithi T, Venkatraman R, Swetharamani CK, Karthik K. Evaluation of ultrasound-guided pre-emptive fascia iliaca compartment block for postoperative analgesia in femur and hip fracture surgeries: a randomised controlled trial. J Clin Diagn Res. 2022;16(6):UC29–UC32. https://doi.org/10.7860/JCDR/2022/55137.16479
- 18. Tang L, Li B, Guo S, Zhao X, He B, et al. Fascia iliaca compartment block can reduce the incidence of early post-operative cognitive impairment in elderly patients with high-risk hip replacement. Front Aging Neurosci. 2022;14. https://doi.org/10.3389/fnagi.2022.1025545
- 19. Kim CH, Yang JY, Min CH, Shon HC, Wan Kim J, et al. The effect of regional nerve block on perioperative delirium in hip fracture surgery for the elderly: a systematic review and meta-analysis of randomized controlled trials. Orthop Traumatol Surg Res. 2021;108(1):103151. https://doi.org/10.1016/j.otsr.2021.103151
- 20. Warren L, Maniker R, Crowley M. Local anesthetic systemic toxicity. [database]. Waltham, MA: UpToDate; 2021.
- 21. Waldinger R, Weinberg G, Gitman M. Local anesthtic toxicity in the geriatric population. Drugs Aging. 2020:37;1–9. https://doi.org/10.1007/s40266-019-00718-0
- 22. Nainegali S, Naik D, Dubey S, Channappagoudar R, Vidya BC. Dexamethasone as adjuvant to ropivacaine in pre- operative ultrasound guided fascia iliaca compartment block for positioning patients with femoral fracture for central nervous blockade: a double blinded randomized comparative clinical study. Eur J Mol Clin Med. 2022;9(6):2490–6
- 23. Norsk anestesiologisk forening, NSF A. Norsk standard for anestesi 2016. Oslo: Norsk anestesiologisk forening; 2016 (hentet 05.10.2021). Tilgjengelig fra: https://www.legeforeningen.no/contentassets/3b9c1b8d438942688b1d9cb46db4278f/norsk-standard-for-anestesi.pdf
- 24. Gawthorne J, Stevens J, Faux SG, Leung J, McInnes E, et al. Can emergency nurses safely and effectively insert fascia iliaca blocks in patients with a fractured neck of femur? A prospective cohort study in an Australian emergency department. J Clin Nurs. 2021;30(23–24):3611–22. https://doi.org/10.1111/jocn.15883
- 25. Lov om helsepersonell m.v. (helsepersonelloven). LOV-1999-07-02-64. Tilgjengelig fra: https://lovdata.no/lov/1999-07-02-64
- 26. Helsebiblioteket. Kunnskapsbasert praksis 2021 [internett]. Oslo: Helsebiblioteket, 2021 (oppdatert 17.09.2021).Tilgjengelig fra: https://www.helsebiblioteket.no/innhold/artikler/kunnskapsbasert-praksis/kunnskapsbasertpraksis.no