Introduksjon
Intensivbehandling (1,2) er forbundet med økt risiko for å utvikle trykksår (3–6). Estimert forekomst av trykksår som oppstår under intensivbehandling i norske og internasjonale intensivavdelinger er sprikende (4,6–9). En en-dags prevalensstudie gjennomført i 90 land med 13 254 respondenter fant at 59,2 prosent av registrerte trykksår hadde oppstått under intensivbehandling (4). Hyppigst forekommende er trykksår over benfremspring (4,6) og ved trykk forårsaket av utstyr som er benyttet under intensivbehandling (3,6,10). Alvorlig sykdom (6,11–14) er en særlig sentral faktor som gir økt risiko for å erverve trykksår.
Innledning
For å identifisere hvem som har økt sannsynlighet for å utvikle trykksår kan det være hensiktsmessig å ta i bruk risikokartleggingsverktøy (15–17). Flere studier diskuterer nytten av ulike risikokartleggingsverktøy i en klinisk setting (16–19). I denne sammenheng er det sentralt at verktøyet benyttes på en måte hvor det får klinisk relevans og at en anvender informasjonen det gir på en adekvat måte (16,17,20,21). Tre generelle og mye brukte risikokartleggingsverktøy er Bradens skala (22,23), Waterlow (24) eller risikokartlegging ved hjelp av tre spørsmål (5,15,16), hvilket er anbefalt ved innkomst i norske sykehus (5,15,25). Det finnes ulike klassifiseringsverktøy for trykksår. Pasientsikkerhetsprogrammet anbefaler klassifiseringen fra European Pressure Ulcer Advisory Panel (EPUAP) (5). Her er klassifiseringen basert på hvor dypt såret er (5). For å hemme utbredelsen av trykksår pågår et samarbeid om forebygging av trykksår globalt. I denne sammenheng har ekspertgrupper fra ulike organisasjoner fra forskjellige steder i verden samlet seg og kritisk vurdert aktuell forskning på området (5). I dette arbeidet har ekspertgruppen utarbeidet internasjonale retningslinjer som har som formål å hjelpe intensivsykepleiere som jobber med alvorlig syke i å utføre kunnskapsbaserte avgjørelser i spesifikke kliniske situasjoner relatert til forebygging av trykksår.
Pasientsikkerhet er et strategisk satsingsområde for Verdens helseorganisasjon (WHO), og er beskrevet i Global Patient Safety Action Plan 2021–2030 (25). Helsedirektoratet har gjennom pasientsikkerhetsprogrammet «I trygge hender 24-7» lagt føringer som skal styrke pasientsikkerheten i norske sykehus (25). Pasientsikkerhetsprogrammet innebefatter en tiltakspakke for trykksårforebygging (15) som avdelingsledelsen har ansvar for å ta i bruk. Tiltakspakken er utviklet med utgangspunkt i EPUAPs anbefalinger (5,15). Helsepersonell skal rapportere nyoppståtte trykksår som uønsket hendelse (25). Dette er sentralt med hensyn til kvalitetsforbedringsarbeid og danner grunnlag for beregning av prevalens og insidens (15,20,21). En mye brukt definisjon på trykksår er:
A pressure injury is defined as localized damage to the skin and/or underlying tissue, as a result of pressure or pressure in combination with shear. Pressure injuries usually occur over a bony prominence but may also be related to a medical device or other object. (5)
Utviklingen av trykksår oppstår fordi økt trykk mot mykt vev kan i løpet av bare minutter gi mikroskopisk skade i cellene. Økt cellepermeabilitet lager da ødemer i vevet, vaskulær trombose og celledød. Vevsskaden som oppstår, kan skape ytterligere ødemer med påfølgende iskemiske forandringer som gir trykkskader og sår (14). En bevisstløs pasient, som intensivpasienten ofte er, vil ikke reagere med å avlaste området selv, og kompleks hemodynamisk påvirkning hos populasjonen (11–13) kan svekke normal fysiologi og øke risiko for å utvikle trykksår (14). Av hudlagene epidermis, dermis, subcutis og muskelvev, tåler epidermis, det ytterste hudlaget, oksygenmangel best. Derfor dannes skaden først dypere i vevet, og et synlig hudmerke kan indikere dypere vevsskade (14). Trykksår utvikles ofte over benfremspring (14). Hos en intensivpasient er det i tillegg stor risiko for utstyrsrelaterte trykk. Utstyrsrelaterte trykk inkluderer blant annet endotracheal tube, nasogastrisk sonde, intravenøse kateter, pulsoksymeter, kompresjonsstrømper, nakkekrage og utstyr knyttet til maskeventilering (6,14). Det er kjent at huden er kroppens største organ og skal beskytte oss mot patogener (26). Det kan være krevende å vite hva som skiller trykksår fra fuktskade på hud, begge sees ofte ved bruk av utstyr med direkte hudkontakt. Fuktskade på hud, moisture associated skin damage (MASD) (3,10,26), er et top down-problem. Et trykksår (14) kan starte som en skade i underliggende muskel eller fettvev og vil da ikke umiddelbart være synlig på hudens overflate. Dette omtales ofte som bottom up-problem (26).
Et trykksår kan medføre en rekke konsekvenser, og har stor praktisk betydning for individ og samfunn. På individnivå kan trykksår føre til redusert livskvalitet og er assosiert med smerte og psykososial lidelse for den det gjelder (27). Videre kan trykksår medføre forsinket rehabilitering (28), infeksjoner og påfølgende sepsisutvikling, behov for kirurgi og i verste fall død (29). Følgelig er trykksår forbundet med store økonomiske kostnader nasjonalt og internasjonalt (30–32). Studiens hensikt er å erverve økt innsikt i hvordan intensivsykepleierne arbeider med forebygging av trykksår hos alvorlig syke intensivpasienter ved intensivavdelinger i Norge. Denne kunnskapen vil kunne gi innsikt i ulike aspekt ved dette arbeidet: hva som fungerer, hva som er særlig utfordrende og følgelig hvor det er rom for forbedring. I lys av dette er det viktig å identifisere hva som kan hemme og fremme trykksårforebygging under et intensivopphold. For å oppnå økt kunnskap og forståelse knyttet til trykksårforebygging hos den intuberte, sederte og alvorlig syke intensivpasienten intervjuet vi intensivsykepleiere. Følgende forskningsspørsmål ble utforsket:
1) Hvilke erfaringer har intensivsykepleieren knyttet til sentrale faktorer som hemmer og fremmer forebygging av trykksår som kan oppstå under intensivoppholdet?
2) Hva tenker intensivsykepleierne om veien videre med trykksårforebyggende arbeid hos intensivpasienter?
Metode
Studien har et kvalitativt forskningsdesign med tekstanalyse av intensivsykepleierens erfaringer med å arbeide med trykksår. For å få innsikt i intensivsykepleiernes erfaringer ble fokusgruppeintervju valgt som metode (33,34). Under intervjuet ble det anvendt en semistrukturert intervjuguide (35) (tabell 1). Pilotintervju ble utført og analysert og intervjuguiden ble på bakgrunn av dette spisset og justert før selve fokusgruppeintervjuene. Studien er utført under covid-19-pandemien 2020–2022. Vi har anvendt sjekkliste for rapportering av våre kvalitative data: Consolidated Criteria for Reporting Qualitative Research (COREQ) (36).

Utvalg
Et viktig ledd i forskningsprosessen (33,34) var å finne informanter som hadde erfaring med trykksårforebygging hos alvorlig syke intensivpasienter. På bakgrunn av dette ble intensivsykepleiere med lengre erfaring ønsket (37). Utvalget er basert på frivillig deltagelse. Informantene ble rekruttert av fagsykepleier og ledelse i seksjonene. Et informasjons- og invitasjonsbrev med beskrivelse av prosjektet og forespørsel om deltagelse ble anvendt. Vi inkluderte ti informanter (1 mann og 9 kvinner) fordelt med fem intensivsykepleiere i hver gruppe. Utvalgets alder varierte mellom 30 og 61 år. Følgende inklusjonskriterier ble anvendt: 1) offentlig godkjent intensivsykepleier; 2) flere års yrkeserfaring ved seksjonen; 3) fast ansatt i 100 prosent stilling i minimum 2 år ved seksjonen; 4) variasjon av menn og kvinner; 5) ulik alder; 6) behersker norsk flytende.
Datasamling
Intervjuene ble gjennomført i januar 2021, under covid-19-pandemien. Intervjuene varte i cirka 40–60 minutter i egnete sykehuslokaler. Et av intervjuene foregikk i et pårørenderom, det andre i et lite klasserom. Begge intervjuene ble tatt opp på lydbånd. Pilotintervjuet og begge fokusgruppeintervjuene ble transkribert fortløpende (33,34).
Analyse
Dataene ble analysert ved hjelp av systematisk tekstkondensering i fire trinn (33,34,38). Det elektroniske analyseprogrammet NVivo, versjon 1,3, ble tatt i bruk for å organisere tekst. I analyseprosessens første trinn ble vi godt kjent med dataene. Gjennom denne prosessen dannet vi oss et helhetsinntrykk, hvor målsetningen var å danne et grunnlag for intuitive, mulige tema. Andre trinn (tabell 3), koding, omhandlet å identifisere og systematisere intensivsykepleiernes utsagn til meningsbærende enheter. I denne prosessen ble tekstbiter lagt under passende kodegrupper. Kodegruppene er en revisjon av mulige tema fra første trinn. Materialet i fra fokusgruppe 1 og 2 danner etter hvert i prosessen like kodegrupper. Dette støttes av resultatene fra pilotintervjuet. Kodegruppene fra fokusgruppe 1 og 2 presenteres fra nå av samlet. Tredje trinn (tabell 3) omhandlet å bearbeide kodene med eventuelle underkoder om til meningsaspekt med et intensivfaglig perspektiv. Her ble kun meningsinnholdet som kan besvare forskningsspørsmålene kondensert videre til kunstige sitat, et viktig metodisk grep i systematisk tekstkondensering (34). Et kunstig sitat er et artefakt forankret i data fra meningsbærende enheter omdannet til en mer generell form presentert som kondensat (34). Kondensatene presenteres i vi-form, for å presisere at dette er en fortolket presentasjon av to fokusgruppers samlede mening. Fjerde trinn (tabell 2) danner studiens resultatproduksjon og vises som egen helhetlig presentasjon. Trinnet dreide seg om å sammenfatte endelige tema med utvalgte kondensat til en sammenhengende tekst. I denne fasen ble også analysen i sin helhet validert med ny analysegjennomgang av alle fire trinn.
| Meningsbærende enheter, (trinn 2) | Koder, (trinn 2) | Kodegrupper, (trinn 3) | Kondensert datamaterialet, (trinn 3) |
|---|---|---|---|
| Jeg mangler ord | Kunnskap gradering
Kunnskap om internasjonale anbefalinger |
Faktorer som hemmer arbeid med trykksårforebygging | «Vi kjenner vi mangler ord når jeg skal beskrive trykksår»
«Vi har ikke hørt om at trykksår er satsing i pasientsikkerhetsprogrammet ‘I trygge hender 24-7’, heller ikke det internasjonale samarbeidet om trykksår forebygging» |
| Vi har en plikt til å kritisk vurdere
Så det er jo et stort fremskritt Vi reduserer mye for mange |
Kritisk tenkning
Stort fremskritt knyttet til medisinteknisk utstyr Kunnskap knyttet til konsekvens for individ og samfunn |
Faktorer som fremmer arbeid med trykksårforebygging | «Her har vi en prosedyre for alt, men selv om vi vet vi reduserer mye for mange ved å forebygge trykksår har intensivsykepleieren plikt til å kritisk vurdere sine tiltak hos alvorlig syke slik at det ikke går feile veien» |
| Opp til hver enkelt sykepleier hvordan vi gjør det | Risikokartlegging
Dokumentasjon |
Veien videre for å lykkes med trykksårforebyggende arbeid | «Ser vi en bandasje, må vi bare ta den av og se selv. Vi har ikke et godt system som dekker den type oppfølging» |
Etiske vurderinger
Studien er godkjent av Sikt (Kunnskapssektorens tjenesteleverandør, referansenummer 524282). Informantene fikk muntlig og skriftlig informasjon om studien. Deltagere ble informert om anonymisering av datamaterialet. I tillegg fikk de informasjon om muligheten til å trekke seg, når som helst, uten å oppgi grunn. Dette er i tråd med Sikts forskningsetiske retningslinjer for persondata. Informantene samtykket skriftlig.
Resultater
En av ti informanter hadde to års erfaring ved seksjonen, resterende hadde mer enn ti års erfaring fra intensivavdelingene hvor intervjuene foregikk. Funnene dannet tre tema som beskriver informantenes samlede erfaringer med trykksårforebygging hos alvorlig syke under intensivoppholdet (tabell 3): 1) sentrale faktorer som hemmer arbeid med trykksårforebygging; 2) sentrale faktorer som fremmer arbeid med trykksårforebygging; 3) veien videre for å lykkes med kvalitetsforbedring knyttet til trykksårforebyggende arbeid.
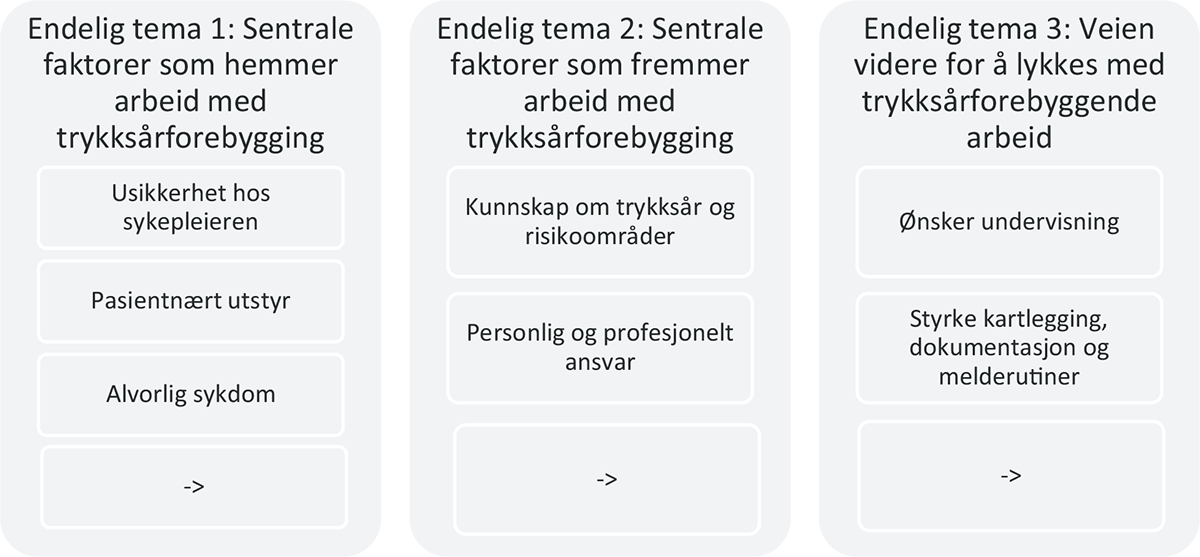
Sentrale faktorer som hemmer arbeid med trykksårforebygging
Informantene beskriver flere sentrale faktorer som kan hemme dem i det trykksårforebyggende arbeidet. Følgende undertema fremkom gjennom systematisk tekstkondensering:
Usikkerhet hos intensivsykepleieren selv
Informantene gir uttrykk for usikkerhet med hensyn til ferdigheter og kunnskap om trykkavlastning, leieendring og gradering av trykksår hos intensivpasienten. Intensivsykepleieren med mer erfaring løftet frem at de opplevde at nyutdannede intensivsykepleiere som mer usikre på hvordan de skulle gå frem for å arbeide godt med trykkavlastning. Videre fremkom det usikkerhet knyttet til egen kunnskap og hvorvidt denne er tilfredsstillende og oppdatert. Denne usikkerheten kom også til uttrykk gjennom tvil knyttet til det å beskrive et sår og hvilken bandasje og behandling som er aktuell:
Internundervisning hadde vært greit. Vi kjenner vi kan mangle litt ord når vi skal beskrive et sår, merke eller grad. Vi tror det er store ting som hull og sår som meldes i seksjonene, men ikke rødheter. Vi føler oss heller ikke oppdatert på hvilke bandasjer som er til hva.
Pasientnært utstyr
En annen faktor som ble løftet frem som hemmende for trykksårforebygging, er pasientnært utstyr. Sentralt i denne sammenheng er at intensivsykepleierens erfaringer indikerer at pasientnært utstyr kan være en medvirkende årsak til utvikling av trykksår. Informantene beskriver utfordringene knyttet til dette som følger:
Det er utstyr steder der det vanligvis ikke er noe som gnager. For eksempel på nesevingen etter sonden, i pannen, på neseryggen etter maskeventilering, ved kompresjonsstrømper og i munnvik på grunn av tuben.
Alvorlig sykdom og immobilitet
Særlig alvorlig sykdom med påfølgende nedsatt næringsopptak, ble løftet frem av intensivsykepleieren som en sentral faktor med henblikk til utvikling av trykksår. Intensivsykepleieren ser at dette er en særlig utsatt gruppe, og opplever at det er krevende å imøtekomme pasientens behov da en må prioritere det som gir minst skade.
Intensivpasienter med hodeskade, bekkenskade og den hemodynamiske ustabile pasienten som ikke skal snues er utfordrende. Prognosen forverres ved leieendring. Det hemmer jo […] dårlig ernæringsstatus i tillegg til dårlig sirkulert og ødematøs hud som gjør pasientene ekstra utsatt for trykksår.
Kommunikasjonsrelaterte utfordringer
Intensivsykepleieren løftet frem ulike utfordringer knyttet til kommunikasjon som de opplevde som hemmende i det trykksårforebyggende arbeidet. Et aspekt som informantene var opptatt av, var reduserte kommunikasjonsferdigheter hos den sederte intensivpasienten. I denne sammenheng løftet intensivsykepleieren frem at pasienten var helt avhengig av deres evne til å observere og igangsette tiltak – å se det som pasienten selv ikke var i stand til å fortelle. Videre ble kommunikasjon og samarbeid med andre yrkesgrupper vedrørende pasienter som lå på isolat beskrevet som særlig utfordrende. Isolat ble i seg selv ble ansett som en hemmende faktor i det trykksårforebyggende arbeidet. Intensivsykepleieren beskrev her at de var avhengig av å kommunisere til legene og få kontakt med dem for å få igangsatt prosessen med leieendring hos covid-19-pasienter. Gjennom dette ser vi at det er rom for forbedring i særskilte situasjoner. Redusert kommunikasjon med annet helsepersonell gjorde også det trykksårforebyggendearbeidet særlig utfordrende i andre sammenhenger. I denne sammenheng løftet intensivsykepleieren frem pasienter som venter på å få gjennomført ulike undersøkelser eller prosedyrer av annet helsepersonell. Disse pasienten blir ofte liggende «klar» i ryggleie for å tilrettelegge for rask pasienthåndtering og gjennomstrømning. Dersom pasienten av ulike årsaker blir liggende lenger enn hva som var forventet, kan dette medføre en økt risiko for utvikling av trykksår.
Det er ikke alltid vi får snudd så ofte som vi tenker er nødvendig. Ja, du går kanskje og venter på en undersøkelse eller noe. Og da venter vi, sant. Ja, da blir vi irritert. Det er min pasient skjønner du!
En annen utfordring knyttet til kommunikasjon var at intensivsykepleierne ikke er kjent med pasientsikkerhetsprogrammet «I trygge hender 24-7». Dette indikerer at programmet ikke er blitt kommunisert til og delt med yrkesgruppen. Som tidligere nevnt innbefatter pasientsikkerhetskampanjen en tiltakspakke for trykksårforebygging som avdelingsledelsen har ansvar for å ta i bruk:
Nei, vi har ikke hørt noe om satsing rundt trykksårforebygging. Vi har ikke hørt om internasjonale retningslinjer eller tiltakspakke knyttet til trykksårforebygging. Hvis det er noe vi skal ha ekstra fokus på syntes vi det skulle vært forankret i fra ledelsen av.
Sentrale faktorer som fremmer arbeid med trykksårforebygging
Informantene løfter frem flere forhold som har endret seg de siste årene, og mener at disse gir et bedre grunnlag for trykksårforebygging i pasientgruppen.
Kunnskap om trykksår
Begge fokusgruppene beskriver at det er helt avgjørende at man vet noe om trykksår for å kunne forebygge effektivt. De fleste informantene forteller at de i løpet av sin tid i yrket har deltatt på kurs eller internundervisning om tema. De verste synsinntrykkene knyttet til trykksår relaterer informantene til sin praksis på sykehjem. De fleste har sett minst ett stort trykksår i sin tid som sykepleier, og opplever på bakgrunn av det å være svært motivert for å arbeide forebyggende med trykksår. For å raskt kunne identifisere et trykkutsatt område er kunnskap om den alvorlig syke pasients sårbarhet sentral. Tidligere erfaringer rettet mot risikofaktorer er også helt avgjørende i forebygging av trykksår, ifølge informantene:
Om vi skal definere trykksår ville vi sagt noe sånn som at det er trykk mot hud eller bløtdel som gir hud eller bløtdelsskade forårsaket av oksygenmangel […] Det er jo allerede begynt å bli en skade hvis det er begynt å bli rødt. Vi steller intensivpasienten flere ganger for dagen, sant, og det er gjerne da det oppdages. Vi avlaster ved alt utstyr som lager trykk.
Personlig og profesjonelt ansvar
En annen sentral faktor som fremkommer, er at intensivsykepleiernes opplever både et personlig og et profesjonelt ansvar i det trykksårforebyggende arbeidet. Dette kommer til uttrykk gjennom beskrivelser av de opplever intensivpasienten som «sin» pasient som de har et helt spesielt ansvar for. De ønsker å kunne hjelpe på alle måter og se behovene til pasienten og opplever at pasienten er prisgitt deres evne til dette. De utrykker videre at det profesjonelle ansvaret kommer til uttrykk gjennom ulike systematiske gjøremål; muntlige og skriftlige rapporter, krav om digitale signaturer på prosedyrer, og helt konkrete, spesifikke arbeidsoppgaver og vurderinger knyttet til trykksårforebygging:
Av den enkle grunn at det er min pasient er det jeg som må være intensivpasientens øyne og følelser i trykksårforebygging. Om ikke jeg tar beslutninger ligger de pladask nedpå sant […]. Ja, vi har en prosedyre for alt. Tuben skal inspiseres daglig, vi skal endre tubeposisjon, om ikke det er sår på andre siden, da. Du skal inspisere og skifte på ernæringssonden […]. Jeg føler alle er veldig pliktoppfyllende og gjør dette.
Intensivsykepleiernes forståelse av konsekvenser av trykksår for pasienten
En annen sentral faktor som også er viktig for å forstå hva som motiverer arbeidet til intensivsykepleieren, er kunnskapen og forståelsen deres av hva et eventuelt trykksår kan bety på individnivå. Gjennom dette ser vi at intensivsykepleieren forstår de potensielle følgene et trykksår kan medføre og hvordan de selv spiller en helt sentral rolle med henblikk til å unngå dette.
Trykksår kan bli infiserte, kreve antibiotikabehandling og bli kroniske sår. Noen sår som krever kirurgi. Når sårene er så alvorlig, er det gjerne folk som er dårlig sirkulerte, og da er det vanskelig å få has på […]. Vi reduserer mye for mange om vi forebygger et trykksår.
Fremskritt knyttet til pasientnært utstyr
Utstyr av ulik karakter blir av intensivsykepleierne som sentrale og viktige hjelpemiddel som løfter det trykksårforebyggende arbeidet. I denne sammenheng løfter de frem både aspekt ved forbedret seng og hvordan kvaliteten på tuber og masker har endret seg – og uttrykker at de som følge av disse konkrete endringene ser mindre trykksår enn det som tidligere var registrert.
Vi som har jobbet med intensivpasienter i flere år ser forbedring i trykksårforebygging på flere områder. Vi vil nevne at Hill-Rom seng med sklilaken er jo gull verdt i forhold til snuing. Vi ser mindre trykksår etter vi fikk den. Vi ser at tuber og masker har blitt mykere i materialet og finnes i flere størrelser. Det blir mindre trykk på huden til pasienten.
Veien videre for å lykkes med kvalitetsforbedring knyttet til trykksårforebyggende arbeid
Det tredje temaet som fremkom gjennom systematisk tekstkondensering, var ulike aspekt knyttet til hvordan kvaliteten i det trykksårforbyggende arbeidet kunne løftes ytterligere. Disse vil bli presentert i det følgende.
Ønsker undervisning
Et moment som ble løftet frem som kunne være nyttig med henblikk til det trykksårforebyggende arbeidet var ytterligere undervisning på området. Gjennom dette ser vi at informantene uttrykker noe usikkerhet knyttet til trykkavlastende bandasjer og har behov for undervisning og kunnskap som er oppdatert på dette området.
Internundervisning kan jo være greit. Når det gjelder trykkavlastende bandasjer har bare en av oss deltatt på undervisning i hvilke bandasjer som er til hva, og det var på sengepost. Det føler vi mangler litt her i seksjonene. Den kunnskapen har falt litt ut fordi det er så mange år siden. Og så går det jo an å opprette ressursgruppe knyttet til trykksårforebygging.
Kartlegging og dokumentasjon
En annet sentralt aspekt som fremkommer, er at informantene beskriver at de ikke er kjent med kartleggingsverktøy og følgelig ikke anvender dette. Videre fremkommer det at de ikke rapporterer rødheter eller begynnende trykksår. Det fremkommer også en usikkerhet knyttet til hvem sitt ansvar det er å melde til intensivregistertet. Samlet sett ser vi gjennom dette en usikkerhet knyttet til kartlegging av samt når, hvor og hvem sitt ansvar det er å melde om trykksår.
Vi bruker ikke kartleggingsverktøy. Vi har ikke erfaring med det. Vi melder ikke i «Synergi» ved rødhet, det skriver vi i rapporten. […] melder skade ved et skikkelig åpent sår, ikke rødheter. Vi melder ikke til intensivregisteret, jeg tror legene melder.
Diskusjon
Studiens hensikt var å undersøke og få innsikt i hvordan intensivsykepleierne arbeider med forebygging av trykksår hos alvorlig syke pasienter ved intensivavdelinger. Studien fant tre sentrale tema med en rekke undertema: 1) faktorer som hemmer arbeid med trykksårforebygging; 2) faktorer som fremmer arbeid med trykksårforebygging; 3) veien videre for å lykkes med kvalitetsforbedring knyttet til trykksårforebyggende arbeid.
Det komplekse sykdomsbildet hos en alvorlig syk intensivpasient blir gjentatte ganger vektlagt og satt søkelys på av informantene. I tråd med funn fra tidligere studier (6,10–13,39) beskriver sykepleierne sårbare immobile og sederte pasienter med ødemer som følgelig har et økt behov for leieendring for å unngå trykksår. Imidlertid er leieendring forbundet med fare for alvorlige komplikasjoner både hos nevrointensiv- og traumepasienten, samt den hemodynamisk ustabile pasienten (39). En annen faktor som blir beskrevet og som nettopp illustrerer det komplekse sykdombildet for den aktuelle pasientgruppen, er kombinasjonen av behovet for livsnødvendig pasientnært utstyr (f.eks. maskeventilering, tube, sonde osv.) i kombinasjon med alvorlig sykdom, hvilket blir vurdert til å gi ytterligere økt risiko for utvikling av trykksår. EPUAPs (5) oppdaterte definisjon på trykksår inkluderer nettopp medisinskteknisk utstyr, og Flæten et al. (6) peker på denne risiko hos populasjonen. Samlet sett ser vi at intensivsykepleierne har en forståelse for at pasienten er i en svært utsatt posisjon.
Studiens resultat indikerer at intensivsykepleieren ikke anvender kartleggingsverktøy for å kartlegge og vurdere risiko for å utvikle trykksår hos pasienten. Dette ikke er i tråd med kunnskapsbaserte anbefalinger (5,15). Imidlertid foreligger det lite empiri for at bruk av kartleggingsverktøy reduserer insidensen og alvorlighetsgraden av et trykksår sammenlignet med klinisk vurdering alene (16,17,40,41). I lys av dette har det blitt stilt spørsmål ved nytteverdien av å anvende kartleggingsverktøy, da det både er tidkrevende og tvilsomt hvorvidt verktøyet er hensiktsmessig. Hvilken strategi som er mest hensiktsmessig for å kartlegge risiko er utenfor denne studiens mål. Imidlertid er det kjent at et trykksår kan oppstå raskt (14) og kan bli en alvorlig utfordring for enkeltindivid, gjennom sterke somatiske smerter (27), psykososial lidelse (27,28) og forlenget sykehusopphold (28). Videre kan trykksår medføre omfattende komplikasjoner med blant annet alvorlig infeksjonsforløp og død (29). I lys av dette er det alarmerende at informantene beskriver at de kan mangle ord med hensyn til hvordan, hva og når de skal formidle observasjoner knyttet til sårutvikling. Dette kan være et uttrykk for manglende kunnskap med hensyn til sårutvikling, hvilket kan skape grunnlag for usikkerhet hos intensivsykepleieren. Kartleggingsverktøy kunne i lys av dette bidratt positivt. Å systematisere arbeidet vil identifisere den særlig utsatte pasienten på en mer systematisk måte og videre være positivt med tanke på sporbar informasjonsflyt i oppfølgingsarbeidet med pasienten, også når pasienten overflyttes til andre avdelinger. Imidlertid er det nødvendig med ytterligere studier som undersøker effekten av kartleggingsverktøy ikke bare med henblikk til insidens og alvorlighetsgrad, men også knyttet til intensivsykepleierens erfaring med slike verktøy. På den andre siden er elektronisk kurve i intensivavdelingen et grundig utarbeidet redskap med tidsbundet data (1). Dette gjør intern sporing av prosedyrearbeid mulig, noe intensivsykepleierne i studien argumenterer for som et godt redskap også for trykksårforebygging. Imidlertid er det nødvendig med ytterligere studier for å få innsikt i hvorvidt dette er effektivt og hva som er best mulig strategi for å systematisere og effektivisere det trykksårforebyggende arbeidet i hele pasientforløpet.
Det er kjent at Helsedirektoratet har klare føringer for trykksårforebygging i norske sykehus, og har arbeidet med å formidle dette gjennom pasientsikkerhetsprogrammet «I trygge hender 24-7» (15,25). Studiens resultat indikerer at intensivsykepleierne ikke er kjent med pasientsikkerhetsprogrammet generelt. Videre indikerer resultatene at pasientsikkerhetsprogrammet med henblikk til trykksårforebygging mangler implementering på intensivavdelingene. Nyere studier indikerer at faktorer i arbeidsmiljø, som høyt arbeidspress og manglede engasjement fra ledelsen, kan ha negative konsekvenser for pasientsikkerheten (42,43). Videre viser tidligere studier (42) at pasientsikkerhetskampanjer ofte kan oppleves negativt for sykepleiere, fordi det øker det opplevde presset i en allerede utfordret tidsklemme. Sentralt i denne sammenheng er at det må dannes en felles konsensus om at alle i avdelingen arbeider for en samlet målsetting. I lys av dette kan det tenkes at resultatene fra vår studie indikerer at det er mangelfull ledelse på dette området, da intensivsykepleieren ikke er kjent med pasientsikkerhetsprogrammet og følgelig ikke har et felles mål med henblikk til dette. Sykepleierne rapporterer at nærmeste ledelse sammen med ressursgrupper og fagsykepleiere i seksjonen har et godt samarbeid og felles mål knyttet til forbedringsarbeidet på eksempelvis pasientnært utstyr. På tross av disse funnene er flertallet av informantene klare på at de savner en klarere forankring og informasjon i fra ledelsen om at trykksår er en satsing i pasientsikkerhetsprogrammet.
Vi har sammenlignet informantenes utsagn knyttet til kunnskap om trykksår med kunnskapsbaserte retningslinjer og finner tilnærmet lik forståelse sett i lys av definisjon og gradering. Imidlertid gir informantene uttrykk for bred enighet om å ikke melde trykksår grad 1 som en uønsket hendelse – og dette er ikke i tråd med retningslinjene (15,25). Funnene er støttet av Flæten et al. (6). Informantene etterlyste klarere retningslinjer for når en skal melde trykksår som uønsket hendelse, hvilket også kan anses som et utrykk for usikkerhet med henblikk til dette hos intensivsykepleieren selv.
Sentrale faktorer som fremmer arbeid med trykksårforebygging
Studiens resultater med hensyn til faktorer som fremmer trykksårforebygging indikerer at dette er en yrkesgruppe som opplever et stort personlig ansvar i arbeidet sitt. Videre det blir det løftet frem at pasientene er helt ute av stand til å ivareta seg selv, og pasienten er intensivsykepleierens ansvar. Johansen et al. (26) og Flæten et al. (6) fant tilsvarende resultater, og løfter særlig frem et ansvar om at sykepleieren selv innehar både kvalifikasjoner og rett kompetanse knyttet opp til trykksårforebygging. Også pasientsikkerhetsprogrammet «I trygge hender 24-7» med bruk av tiltakspakken er anbefalingene i stor grad rettet mot klinisk, pasientnært arbeid hvor ansvaret hos sykepleieren blir særlig sentralt (5,6,15,16,25). Gjennom dette ser vi at sykepleierne har et stort ansvar, men samtidig innehar stor tillit til kollegaers vurderinger – også når prosedyrer er utsatt eller av ulike årsaker ikke er utført – som følge av en faglig vurdering med hensyn til hva som anses som mest forsvarlig i en gitt situasjon (3,39). Høyt utdannede sykepleiere med erfaring innehar betydelig evne til kritisk tenkning (44), og dette har blitt løftet frem som en styrke for pasientsikkerheten i tidligere studier (37). Informantene peker på avdelingens etablerte rutiner for kommunikasjon som sentrale for å ivareta den gjensidige tilliten mellom helsepersonell. Videre er lang yrkeserfaring hos sykepleieren assosiert med større trygghet i krevende vurderinger (3,37). I lys av dette ser vi at en med fordel kan utvikle en mer systematisk støttefunksjon for nye intensivsykepleiere i det trykksårforebyggende arbeidet for å optimalisere et kompetansenivå under intensivbehandlingen.
Informantene opplevde, en-til-en sykepleie, noe de mente ga dem fordeler med tanke på oppfølging av intensivpasienten. Informantene uttrykker i denne sammenheng at det sentrale er at de følger den samme pasienten fra morgen av og gjennom dette får mulighet til å observere og vurdere pasienten grundig. Stell tar tid, følgelig er det grunn til å løfte frem tid og bemanning som sentrale fremmende faktorer med hensyn til i trykksårforebyggende arbeid (42,43). Sentralt i denne sammenheng er observasjonskompetanse og samarbeid, hvilket løftes frem av informantene i intervjuene som en styrke hos intensivsykepleieren og i samarbeidet mellom dem.
Informantene rapporterte at det var et godt samarbeid mellom gruppen som helhet og annet helsepersonell i avdelingene. Her viste intensivsykepleierne til hvordan samarbeid hadde optimalisert forholdene blant annet under covid-19-pandemien, hvor bukleie var en hyppig brukt behandling. Hyppig leieendring for å forebygge trykksår var høyt prioritert og krevde opptil fire sykepleiere og en intensivlege. Dette arbeidet er beskrevet som sentralt og ressurskrevende i studier (10,26). Gjennom dette ser vi at intensivsykepleierne har og tar et stort personlig ansvar og har motivasjon til tverrfaglig samarbeid for å forebygge trykksår.
Veien videre for å lykkes med kvalitetsforbedring av trykksårforebyggende arbeid
Informantene løftet frem et ønske om ytterligere undervisning om trykksårforebygging, samt klare retningslinjer på dokumentasjon og registering av trykksår som uønsket hendelse (45–47). Tidligere studier som undersøker hva som kan oppleves som en hindring eller som fremmende faktorer i forbindelse med implementering av retningslinjer i en intensivavdeling peker nettopp på undervisning som en hensiktsmessig metode (45,47). I denne sammenheng blir undervisning rettet mot de spesifikke yrkesgruppenes behov som særlig trukket frem (40). Det kan tenkes at kunnskap om pasientsikkerhetsprogrammet og helseforetakets tiltakspakke ville økt både bevissthet og bedret formidlingsferdigheter til intensivsykepleieren (48). Dette kunne bidratt til økt trygghet hos intensivsykepleieren og derigjennom til bedre pasientsikkerhet og trykksårforebygging under intensivoppholdet (17). Andre faktorer som er sentrale i denne sammenheng er arbeidsmiljø – både fysiske faktorer (som seng, sklilaken og annet utstyr) og også psykososiale faktorer (som klar, motiverende og engasjert ledelse, positivt miljø med mer) (45).
Et sentralt funn i studien er at informantene rapporterte at de ikke melder i synergi ved nyutviklet rødme og videre ytres det at sykepleierne i seksjonene ikke melder til intensivregisteret, men at de i denne sammenheng går ut fra at legene melder. Samlet sett gir dette indikasjon for at ytterligere kunnskap om når, hvordan og hva som skal meldes – og av hvem – kunne bidratt positivt inn i arbeidet med trykksårforebygging.
Studiens styrker og begrensninger
En styrke er at studien inkluderer erfarne informanter ved to seksjoner. Gjennom dette ser vi at vi kan få en bredde av erfaringer knyttet til å arbeide med trykksår og forebygging av dette. Imidlertid er det få informanter inkludert, og studien finner sted ved ett sykehus i Norge. Følgelig har resultatene liten overføringsverdi. Fokusgruppeintervjuene er videre utført på egne kollegaer, og gruppene har et kollegialt forhold med god kjennskap til hverandre hvilket kan påvirke resultatene som kommer frem. At rådata i fra studien viser mye overlapp og faglig enighet gir tydelige resultat til studien. Imidlertid kan faglig intuitiv forståelse innad i gruppen begrense det enkelte individ som dermed kan brenne inne med andre synspunkt. En forfatter har utført selve intervjuene. Hun har selv vært ansatt i en av seksjonene i ti år, hvilket kan medføre begrensninger intervjusituasjonen, særlig med tanke på oppfølgingsspørsmål og stemningsnotater. Valgt studiedesign vil derfor kunne gi enkelte begrensninger med hensyn til bredde.
Konklusjon og implikasjon for praksis
Trykksårforebygging er et komplisert arbeid som er avhengig og utfordret av en rekke faktorer hos pasienten selv og intensivsykepleieren for å kunne lykkes. Det er økt risiko for å få trykksår under et intensivopphold. Intensivavdelingers fremtidige fokus bør være å optimalisere kunnskap, dokumentasjon og registrering i seksjonene for styrke et samlet trykksårforebyggende arbeid. Studiens resultat indikerer at det å arbeide med trykksårforebyggende tiltak blir ansett som en sentral oppgave for intensivsykepleiere. Både ved at de opplever et stort personlig ansvar med hensyn til dette og videre er bevisst belastingen og skaden et trykksår kan gi på både individ og systemnivå. Til tross for dette, forekommer det en del usikkerhet hos intensivsykepleiere med hensyn til når en skal melde fra om trykksår. Denne usikkerheten kan trolig reduseres gjennom økt undersivning om temaet og innføring av retningslinjene. Videre fremkommer det at sykepleierne ikke er kjent med tiltakspakken knyttet til trykksårforebyggende arbeid, og gjennom dette ser vi det er rom for ytterligere forbedringer. Fremtidig arbeid med trykksårforebygging kan med fordel innbefatte studier hvor en systematisk evaluerer effekten av ytterligere undervisning og innføring av tiltakspakken på forekomst av trykksår hos intensivpasienten.
Referanser
- 1. Norsk Anestesiologisk Forening. Norsk sykepleieforbunds landsgruppe av intensivsykepleiere. Retningslinjer for intensivvirksomhet i Norge 2014 [Internett]. Oslo: Den norske legeforening; 2014. Tilgjengelig fra: https://www.legeforeningen.no/contentassets/7f641fe83f6f467f90686919e3b2ef37/retningslinjer_for_intensivvirksomhet_151014.pdf
- 2. ESOICM. What is intensive care [Internett]. Brussels: European Society of Intensive Care Medicine; u.å. Tilgjengelig fra: https://www.esicm.org/patient-and-family/what-is-intensive-care
- 3. Johansen E, Bredesen IM, Jónasdóttir RJ, Lind R. ABCD before E-verything else – intensive care nurses’ knowledge and experience of pressure injury and moisture-associated skin damage. Int Wound J. 2023;20(2):285–95. https://doi.org/10.1111/iwj.13872
- 4. Labeau SO, Afonso E, Benbenishty J, Blackwood B, Boulanger C, et al. Prevalence, associated factors and outcomes of pressure injuries in adult intensive care unit patients: the DecubICUs study. Intens Care Med. 2021;47(2):160–9. https://doi.org/10.1007/s00134-020-06234-9
- 5. Haesler H, red. Clinical practice guideline [Internett]. European Pressure Ulcer Advicery Panel, National Pressure Injury Advisory Panel & Pan Pacific Pressure Injury Alliance; 2019. Tilgjengelig fra: https://internationalguideline.com/
- 6. Flæten ØØ, Stafseth SK, Vinje H, Johansen E, Sunde K, et al. Incidence, characteristics, and associated factors of pressure injuries acquired in intensive care units over a 12-month period: a secondary analysis of a quality improvement project. Intensive Crit Care Nurs. 2024;81:103587. https://doi.org/10.1016/j.iccn.2023.103587
- 7. Akhkand SS, Seidi J, Ebadi A, Gheshlagh RG. Prevalence of pressure ulcer in Iran’s intensive care units: a systematic review and metaanalysis. Nurs Pract Today. 2020;7(1):21–9. https://doi.org/10.18502/npt.v7i1.2296
- 8. Bredesen IM, Bjøro K, Gunningberg L, Hofoss D. The prevalence, prevention and multilevel variance of pressure ulcers in Norwegian hospitals: a cross-sectional study. Int J Nurs Stud. 2015;52(1):149–56. https://doi.org/10.1016/j.ijnurstu.2014.07.005
- 9. Chaboyer WP, Thalib L, Harbeck EL, Coyer FM, Blot S, et al. Incidence and prevalence of pressure injuries in adult intensive care patients: a systematic review and meta-analysis. Crit Care Med. 2018;46(11):e1074–e81. https://doi.org/10.1097/CCM.0000000000003366
- 10. Johansen E, Petosic A, Viravong MF. Komplikasjoner ved mageleie for covid-19-pasienter kan forebygges. Sykepleien. 2021;109(83476):83476. https://doi.org/10.4220/Sykepleiens.2021.83476
- 11. Castellheim A. Kroppens respons på «fare». Tidsskr Nor Laegeforen. 2010;130(2):165. https://doi.org/10.4045/tidsskr.09.1497
- 12. Laake J, Bugge J. Akutt nyresvikt hos intensivpasienter. Tidsskr Nor Laegeforen. 2010;130(2):158–61. https://doi.org/10.4045/tidsskr.10.34549
- 13. Opdahl H. Akutt respirasjonssvikt ved alvorlig sykdom og skade. Tidsskr Nor Laegeforen. 2010;130(2):154–7. https://doi.org/10.4045/tidsskr.08.0072
- 14. Gefen A, Brienza DM, Cuddigan J, Haesler E, Kottner J. Our contemporary understanding of the aetiology of pressure ulcers/pressure injuries. Int Wound J. 2022;19(3):692–704. https://doi.org/10.1111/iwj.13667
- 15. Helsedirektoratet. Nasjonalt pasientsikkerhetsprogram: I tryggehender 24-7: tiltakspakke for forebygging av trykksår [Internett]. Oslo: Helsedirektoratet; 2014. Tilgjengelig fra: https://www.itryggehender24-7.no/reduserer-pasientskader/trykksar/_/attachment/downloud/1537f65f-e200-4151-8b68-6251cdd3473f:35965d45c9442b360af972e5285ae9ad9c1c30c5/tiltakspakke-for-forebygging-av-trykksar.pdf
- 16. Johansen E. The 3-risk approach to pressure ulcer assessment in Norway – safe or a risky business? Wounds UK. 2017;13(4).
- 17. Lovegrove J, Ven S, Miles SJ, Fulbrook P. Comparison of pressure injury risk assessment outcomes using a structured assessment tool versus clinical judgement: a systematic review. J Clin Nurs. 2023;32(9–10):1674–90. https://doi.org/10.1111/jocn.16154
- 18. Johansen E, Moore Z, Van Etten M, Strapp H. Pressure ulcer risk assessment and prevention: what difference does a risk scale make? A comparison between Norway and Ireland. J Wound Care. 2014;23(7):369–78. https://doi.org/10.12968/jowc.2014.23.7.369
- 19. Fletcher J, Johansen E, Swan J. Are we overcomplicating pressure ulcer risk assessment? Wounds UK. 2017;13(4):14–20. https://hdl.handle.net/11250/2756932
- 20. Nasjonalt servicemiljø for medisinske kvalitetsregistre. Om medisinske kvalitetsregistre [Internett]. Tromsø: NSMK; 2021. Tilgjengelig fra: https://www.kvalitetsregistre.no/om-medisinske-kvalitetsregistre
- 21. Norsk Intensivregister. Om Norsk intensivregister [Internettt]. Bergen: Helse Bergen; 2021 [oppdatert 23. april]. Tilgjengelig fra: https://helse-bergen.no/norsk-intensivregister-nir#om.norsk-intensivregister
- 22. Braden BJ. The Braden Scale for predicting pressure sore risk: reflections after 25 years. Adv Skin Wound Care. 2012;25(2):61. https://doi.org/10.1097/01.ASW.0000411403.11392.10
- 23. Brown SJ. The Braden Scale. A review of the research evidence. Orthop Nurs. 2004;23(1):30–8. https://doi.org/10.1097/00006416-200401000-00010
- 24. Fletcher J. An overview of pressure ulcer risk assessment tools. Wounds UK. 2017;13(1).
- 25. Helsedirektoratet. Nasjonal handlingsplan for pasientsikkerhet og kvalitetsforbedring [Internett]. Oslo: Helsedirektoratet, 2019. Tilgjengelig fra: https://www.helsedirektoratet.no/tema/pasientsikkerhet-og-kvalitetsforbedring
- 26. Johansen EA, Lind R, Sjøbø BÅ, Petosic A. Moisture associated skin damage (MASD) in intensive care patients: a Norwegian point-prevalence study. Intensive Crit Care Nurs. 2020;60. https://doi.org/10.1016/j.iccn.2020.102889
- 27. Fox C. Living with a pressure ulcer: a descriptive study of patients’ experiences. Br J Community Nurs. 2002;7(Sup1):10–22. https://doi.org/10.12968/bjcn.2002.7.Sup1.12954
- 28. Graves N, Birrell F, Whitby M. Effect of pressure ulcers on length of hospital stay. Infect Control Hosp Epidemiol. 2005;26(3):293–7. https://doi.org/10.1086/502542
- 29. Redelings MD, Lee NE, Sorvillo F. Pressure ulcers: more lethal than we thought? Adv Skin Wound Care. 2005;18(7):367–72. https://doi.org/10.1097/00129334-200509000-00010
- 30. Bennett G, Dealey C, Posnett J. The cost of pressure ulcers in the UK. Age Ageing. 2004;33(3):230–5. https://doi.org/10.1093/ageing/afh086
- 31. Demarré L, Verhaeghe S, Annemans L, Van Hecke A, Grypdonck M, et al. The cost of pressure ulcer prevention and treatment in hospitals and nursing homes in Flanders: a cost-of-illness study. Int J Nurs Stud. 2015;52(7):1166–79. https://doi.org/10.1016/j.ijnurstu.2015.03.005
- 32. Demarré L, Van Lancker A, Van Hecke A, Verhaeghe S, Grypdonck M, et al. The cost of prevention and treatment of pressure ulcers: a systematic review. Int J Nurs Stud. 2015;52(11):1754–74. https://doi.org/10.1016/j.ijnurstu.2015.06.006
- 33. Malterud K. Fokusgrupper som forskningsmetode for medisin og helsefag. Oslo: Universitetsforlaget; 2012.
- 34. Malterud K. Kvalitative forskningsmetoder for medisin og helsefag. 4. utgave. Oslo: Universitetsforlaget; 2017.
- 35. Krueger RA, Casey MA. Focus groups: a practical guide for applied research. 5 utgave. Los Angeles: Sage; 2015.
- 36. Tong A, Sainsbury P, Craig J. Consolidated criteria for reporting qualitative research (COREQ): a 32-item checklist for interviews and focus groups. Int J Qual Health Care. 2007;19(6):349–57. https://doi.org/10.1093/intqhc/mzm042
- 37. Fero LJ, Witsberger CM, Wesmiller SW, Zullo TG, Hoffman LA. Critical thinking ability of new graduate and experienced nurses. J Adv Nurs. 2009;65(1):139–48. https://doi.org/10.1111/j.1365-2648.2008.04834.x
- 38. Malterud K. Qualitative methods in medical research – preconditions, potentials and limitations. Tidsskr Nor Laegeforen. 2002;122(25):2468–72. https://europepmc.org/article/med/12448119
- 39. Brindle CT, Malhotra R, O’Rourke S, Currie L, Chadwik D, et al. Turning and repositioning the critically ill patient with hemodynamic instability: a literature review and consensus recommendations. J Wound Ostomy Continence Nurs. 2013;40(3):254–67. https://doi.org/10.1097/WON.0b013e318290448f
- 40. Moore ZE, Patton D. Risk assessment tools for the prevention of pressure ulcers. Cochrane Database Syst Rev. 2019(1). https://doi.org/10.1002/14651858.CD006471.pub4
- 41. Andrews E, Nair H, Pearson J, Dhoonmoon L, Wijeyaratne M, et al. Wound care and skin tone: signs, symptoms and terminology for all skin tones. Wounds International; 2023.
- 42. Brubakk K, Svendsen MV, Deilkås ET, Hofoss D, Barach P, et al. Hospital work environments affect the patient safety climate: a longitudinal follow-up using a logistic regression analysis model. PLoS One. 2021;16(10):e0258471. https://doi.org/10.1371/journal.pone.0258471
- 43. Bergsagel I. Ny doktorgrad slår fast, godt arbeidsmiljø øker pasiensikkerhet. Sykepleien. 2022. https://sykepleien.no/2022/12/ny-doktorgrad-slar-fast-godt-arbeidsmiljo-styrker-pasientsikkerheten
- 44. Granum V, Opsahl G, Solvoll B-A. Hva kjennetegner kritisk tenkning? Sykepleien forskning. 2012(1):80–8. https://doi.org/10.4220/sykepleienf.2012.0032
- 45. Sinuff T, Cook D, Giacomini M, Heyland D, Dodek P. Facilitating clinician adherence to guidelines in the intensive care unit: a multicenter, qualitative study. Crit Care Med. 2007;35(9):2083–9. https://doi.org/10.1097/01.ccm.0000281446.15342.74
- 46. Straus S, Tetroe J, Graham ID. Knowledge translation in health care: Moving from evidence to practice. 2. utgave. Somerset: John Wiley & Sons; 2013.
- 47. Liu Q, Peng W, Zhang F, Hu R, Li Y, et al. The effectiveness of blended learning in health professions: systematic review and meta-analysis. J Med Internet Res. 2016;18(1):e2. https://doi.org/10.2196/jmir.4807
- 48. Hanifi N, Yazdanshenas Z, Namadian M, Motamed N. The effect of patient safety educational program on nurses’ patient safety culture and patient safety indicators. Asian/Pacific Island Nursing Journal. 2018;3(1):2.