Introduksjon
Generell anestesi er en medisinsk indusert, reversibel tilstand av bevisstløshet, amnesi, analgesi og akinesi (1). Bevisstløsheten oppnås ved at anestesimidlene virker i hjernen. Den elektriske aktiviteten i hjernen blir endret når pasienten gis anestesimidler, på et elektroencefalogram (EEG) kan dette avleses (2-4). Med utgangspunkt i fire EEG-elektroder festet i pannen på pasienter har man siden 1990-tallet benyttet søvndybdemålere som for eksempel bispectral indeks (BIS) for å vurdere pasientens søvndybde ved generell anestesi (5,6). Disse søvndybdemålerne har blitt kritisert for å ha en forsinket fremvisning av søvndybde (7,8) og ukjente og ikke oppgitte algoritmer som tolker EEG-signalet til en tallindeks (6,9). De er også kritisert for at de ikke tar høyde for ulike pasienter (10) og medikamenter (3). En ny generasjon søvndybdemåling der EEG-signalet tolkes sammen med et spektrogram gir anestesipersonell mulighet til å utelukke ukjente algoritmer uten forsinkelse. Ved å tolke EEG og spektrogram gis anestesisykepleiere anledning til en mer detaljert og nøyaktig vurdering av søvndybde under generell anestesi (3), noe som kan gi mulighet for å øke pasientsikkerheten under generell anestesi. Pasientsikkerhet kan defineres som at «Pasienter skal ikke utsettes for unødig skade eller risiko for skade som følger av helsetjenestens innsats og ytelser eller mangel på det samme» (11).
Bakgrunn
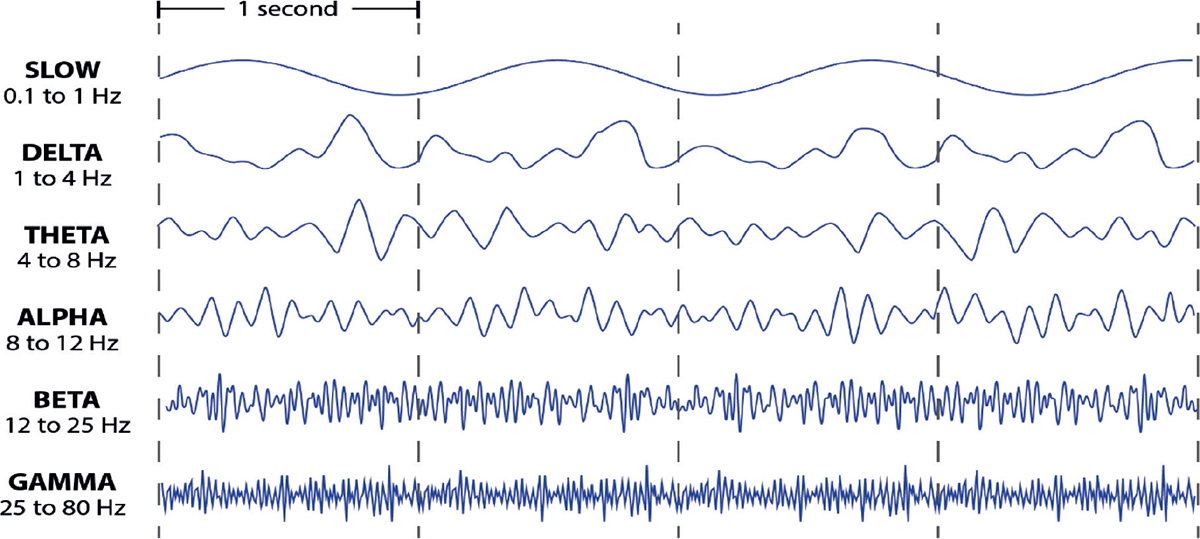
EEG-signalet gir mulighet til å overvåke hvordan anestesimidlene virker i hjernen, som er effektstedet. Koordinerte aksjonspotensial som sendes og mottas av nevroner er måten informasjon blir utvekslet i hjernen og sentralnervesystemet (1,3). Utvekslingen gir elektriske impulser, i hovedsak dannet av postsynaptiske aksjonspotensial og hyperpolarisering av nervemembranen. Grunnet hjernens anatomi er signaler fra hjernebarken best tilgjengelig for EEG-registering. På grunn av hjernebarkens tette sammenkoblinger kan EEG gi et bilde av aktivitet i hjernens dypere strukturer. Den elektriske aktiviteten registreres i et EEG som bølgelengder med varierende frekvens målt i hertz (Hz). Eksempler på de ulike EEG-bølgene er vist i figur 1. Hos pasienter ved full bevissthet vises EEG-bølger i hele spekteret, men beta- og gammabølger er dominerende. Ved administrering av anestesimedikamenter påvirkes EEG-bølgene og nye dominerende bølger blir fremtredende. Adekvat søvn med propofol gir et mønster der deltabølger (1–4 Hz) og alfabølger (8–12 Hz) er dominerende. Sevoflurane kan ha et lignende mønster som propofol, men ved MAC > 1 sees også tydelig thetabølger (4–8 Hz). Ved hjelp av et spektrogram kan anestesipersonell gjenkjenne bølgelengder som gjenspeiler søvndybde under generell anestesi samt avdekke forandringer i søvndybden (3).
Resultatene fra en studie tyder på at innføring i EEG-basert søvndybdemonitorering under generell anestesi ga økt forståelse hos anestesipersonell som benyttet EEG-bølgeformer som uttrykker ulike søvndybder ved anestesiindusert bevissthetstap (12). Deltakere uten forutgående EEG-trening gjenkjente fire EEG-bølgeformer, fra full bevissthet til ingen hjerneaktivitet (burst-supression), og om EEG-bølgeformen var uoverensstemmende med ordinære EEG-baserte indekser. Tretten av 71 deltakere hadde tidligere trening med EEG-tolkning. Etter 35 minutters innføring hadde de resterende 58 deltakerne lyktes med å identifisere dominerende EEG-bølgeformer (12).
I en systematisk oversikt fant Luo og Zou (13) en signifikant redusert risiko for postoperativt delir hos pasienter der narkosedybden ble styrt etter BIS. En nylig publisert systematisk oversikt fant ingen sammenheng mellom BIS og postoperativt delir, men fant signifikant kortere liggetid på intensiv hos pasienter styrt etter BIS (14).
Generell anestesi styrt etter BIS kan redusere forekomst av awareness, gi kortere oppvåkningstid og kortere liggetid på postoperativ avdeling (15). Fenomenet awareness under generell anestesi er godt dokumentert i litteraturen. Awareness varierer fra at pasienten kan gjengi ulike lydinntrykk til å være fullt våken, immobilisert og kjenne smerte. Insidensen er 0,1–0,2 prosent av alle narkoser (16).
Det er vist i en studie med 11 frivillige deltakere hvordan BIS er avhengig av muskelaktivitet i tillegg til EEG-signal, og at bruk av muskelrelaksantia kan gi feilaktig lave BIS-verdier (17).
Verdens helseorganisasjon forventer en økning av pasienter som krever kirurgi og dermed generell anestesi i de kommende årene (18). Tatt i betraktning at BIS-styrt søvn kan gi redusert liggetid, kortere oppvåkning og forebygge awareness (15), kan det være fordelaktig at anestesisykepleiere oppnår dypere forståelse av søvndybde hos pasienter i generell anestesi. Etter å ha gjennomført litteratursøk lyktes ikke forfatterne å identifisere kvalitative studier knyttet til tematikken. Kunnskap om anestesisykepleieres erfaringer med bruk av EEG og spektrogram til vurdering av søvndybde under generell anestesi er viktig når nye arbeidsmetoder innføres.
Hensikten med studien var å få kunnskap om anestesisykepleieres erfaringer med bruk av ny generasjon for søvndybdemåling under generell anestesi.
Studiens forskningsspørsmål var: Hvilke erfaringer har anestesisykepleiere med bruk av EEG og spektrogram?
Metode
Design
Denne kvalitative studien hadde et deskriptivt og utforskende design. For å kunne mobilisere rikelige assosiasjoner knyttet til et relativt nytt søvndybdemålingsverktøy, ble fokusgruppeintervju benyttet som datainnsamlingsmetode. I fokusgruppeintervju er det den sosiale interaksjonen mellom deltakerne som skaper de empiriske dataene (19), og det kan gjøre det enklere å uttrykke synspunkter og dele erfaringer (20). Et fokusgruppeintervju har potensiale til å belyse kompleksiteten i studiens hensikt og tillater engasjement mellom deltakerne som kan føre til en rikere meningsutvikling (21).
Utvalg og rekruttering
Deltakerne ble rekruttert fra en avdeling for anestesisykepleie ved et universitetssykehus i Norge. Det var kun det aktuelle sykehuset som benyttet verktøyet i sin kliniske hverdag våren 2020. Verktøyet har blitt benyttet de siste tre årene. Det ble tilstrebet å etablere et strategisk utvalg av anestesisykepleiere som kunne gi relevant og variert informasjon om erfaringer med verktøyet. Inklusjonskriterier var begge kjønn, daglig bruk av EEG og spektrogram og ulik ansiennitet. Seksjonsledere ved det aktuelle universitetssykehuset rekrutterte deltakere og tilrettela for praktisk gjennomføring av fokusgruppeintervjuet. Totalt seks anestesisykepleiere ble invitert til å delta i fokusgruppeintervjuet. Alle takket ja til deltakelse etter å ha lest igjennom og signert samtykkeerklæringen. Deltakerne arbeidet i hundre prosent stilling ved ulike seksjoner ved sykehuset, og benyttet til daglig EEG-tolkning under generell anestesi. Utvalget besto av fem menn og en kvinne, med to til åtte års erfaring som anestesisykepleiere.
Datainnsamling
Fokusgruppeintervjuet ble gjennomført på deltakernes arbeidsplass mai 2020 og hadde en varighet på 60 minutter. Intervjulokalet var et grupperom uavhengig av deltakernes arbeidssted. Forfatterne fungerte som moderator og sekretær. Moderator styrte samtalen og sørget for at avsatt tid ble benyttet hensiktsmessig.
En semistrukturert intervjuguide ble utarbeidet med utgangspunkt i tidligere forskning og diskusjon med veileder (tabell 1). Hensikten med intervjuguiden var å fremme refleksjon og diskusjon blant deltakerne. Ved å skape en trygg og åpen atmosfære under fokusgruppeintervjuet fikk flest mulig delt ulike erfaringer knyttet til verktøyet (22). Konfidensialitet ble ivaretatt ve d at deltakerne ble bedt om å ikke bruke navn på kollegaer eller sykehus, og at alle var innforstått med at det som ble sagt i gruppen var konfidensielt. Intervjuet ble tatt på lydopptaker og transkribert ad verbatim. Transkriptet utgjorde 23 sider med datamateriale.
| Hensikt | Forskningsspørsmål |
|---|---|
| Hensikten med studien er å få kunnskap om anestesisykepleieres erfaring med bruk av en ny generasjon søvndybdemåling under generell anestesi. | Hvilke erfaringer har anestesisykepleiere med en ny type søvndybdemåling? |
| Åpne spørsmål | Oppfølgingsspørsmål |
| Hvorfor bruker dere dette verktøyet?
Kan dere fortelle om en situasjon der dere opplevde at det var nyttig å bruke verktøyet? Hvilke utfordringer opplever dere med bruken av EEG monitorering/verktøyet? Finnes det momenter vi ikke har pratet om nå, dere ønsker å trekke frem/er viktig for tematikken? |
Hvilken erfaring har dere med verktøyet?
Hva var det som gjorde at det gikk så fint den gangen? Finnes det eksempler på situasjoner eller pasientgrupper der dere velger å ikke bruke verktøyet? Erfaringer, opplevelser, synspunkter, utfordringer, holdninger? Hvordan vurderer dere pasientens anestesidybde når dere benytter perioperativ EEG monitorering? |
Dataanalyse
Datamaterialet ble analysert ved bruk av Graneheim og Lundman (23) sin beskrivelse av kvalitativ innholdsanalyse. I første trinn ble tekstmaterialet lest flere ganger, og meningsbærende enheter ble identifisert på bakgrunn av studiens hensikt. MLE og SGK identifiserte de meningsbærende enhetene uavhengig av hverandre for å gi et rikest mulig utgangspunkt til den videre analyseprosessen. De meningsbærende enhetene var ordrette sitater og representerer materialets manifeste innhold. I det neste trinnet av analysen ble de meningsbærende enhetene kondensert til kondenserte meningsenheter for å trekke ut sentrale trekk (23). Innhold ble ikke endret i dette analysetrinnet. Meningsbærende enheter ble undersøkt for likheter og forskjeller, og meningsbærende enheter som omhandlet det samme ble fargekodet og abstrahert til kategorier som for eksempel «Erfaring med styring av narkosedybde» og «Utfordringer med å tolke EEG ved ulike anestesimidler». I dette trinnet ble meningsenhetene tolket ut fra hva MLE og SGK mente de handlet om. Til slutt i analyseprosessen ble temaer utviklet som et resultat av fortolkning og refleksjon fra forfatterne og felles drøfting under masterseminar. Temaene er resultat av fortolkning og refleksjon og har en «rød tråd» sett i lys av studiens hensikt. De kan derfor sies å representere materialets latente innhold (24). Et eksempel på analyseprosessen er beskrevet i tabell 2.
| Meningsbærende enhet | Kondenserte meningsenheter | Kategori | Tema |
|---|---|---|---|
| I går så hadde jeg en pasient som krevde mye. Men han krevde ikke mye propofol. Greia var at han hadde veldig sterke reflekser på alt mulig egentlig. Alt fra vasking til lett stimuli så var det hosting på tube og alt … og jeg tenkte han pasienten her er lett. Og så ser jeg på EEG-et, og så ser jeg nei han her sover faktisk helt fint … han trengte bare opiater | I går hadde jeg en pasient som krevde mye. Han krevde ikke mye propofol. Han hadde veldig sterke reflekser, alt fra vasking til lett stimuli så var det hosting på tube og jeg tenkte han pasienten her er lett. Jeg ser på EEG-et, og ser at han sover helt fint. Han trengte bare opiater | Erfaring med styring av narkosedybde | Et verktøy som understøtter anestesisykepleiers mulighet til å tilpasse narkosedybde |
| Ja for det merket jeg når jeg var på skoliosen nå for litt siden at da ble jeg litt usikker fordi jeg så jo alfa og delta men ganske mye opp mot gamma også økte vi på litt på propofolen og da så du at det ble tydeligere alfa og delta men jeg var fortsatt usikk.. altså den der når det vises overalt så er det synes jeg det var vanskelig da å tolke så der føler jeg meg ikke så trygg | Når jeg var på skoliosen for litt siden ble jeg litt usikker fordi jeg så alfa og delta, men ganske mye opp mot gamma. Vi økte litt på propofolen og så at det ble tydeligere alfa og delta, men fortsatt usikker. Når det vises overalt, synes jeg det er vanskelig å tolke. Føler jeg meg ikke så trygg | Utfordringer med å tolke EEG ved ulike anestesimidler | Å stole på et nytt verktøy – erfaringer med å vurdere anestesidybde |
| Men det illusterer også det eh problemet at i de situasjonene hvor der er høy risiko for awareness altså hvor du har på en måte hemodynamisk påvirket pasient og du ikke kan gi så mye så har du heller kanskje ikke tid til å feste på eh på BIS eller EEG da så på en måte det er jo | Det illustrerer problemet at i de situasjonene hvor det er høy risiko for awareness hvor du har en hemodynamisk påvirket pasient og du ikke kan gi så mye så har du kanskje ikke tid til å feste på BIS eller EEG | Forebygge utilsiktet våkenhet under narkose | Erfaringer med at verktøyet fremmer pasientsikkerhet |
MLE og SGK har fem års erfaring som anestesisykepleiere, men benytter ikke EEG og spektrogram i sin kliniske hverdag. Bakgrunnen for valg av tema er forfatternes interesse for bruk av søvndybdemåling og en forventing om at EEG og spektrogram er en tilnærming til faget som kan gi ny kunnskap til å vurdere narkosedybde. MLE og SGK gjennomførte analysen, mens sisteforfatter leste transkriptet og stilte kritiske spørsmål gjennom analyseprosessen for å utfordre egen forforståelse og se alternative tolkninger. Alle forfatterne diskuterte seg frem til konsensus om de endelige temaene (20).
Ved å benytte ulike sitater fra det transkriberte materialet fremmes troverdigheten ved å vise at analysen representerer nøyaktige deltakerhistorier og at funnene ikke er oppfunnet av forfatterne (24,25).
Etiske vurderinger
Norsk senter for forskningsdata godkjente studien (referansenummer 404770). Godkjenning av studien ble så gitt av personvernombudet og avdelingsleder ved sykehuset.
Før intervjuet fant sted fikk deltakerne tilsendt informasjon om studien og samtykkeskriv. Muntlig informasjon ble gitt i forkant av fokusgruppeintervjuet. Det ble understreket at deltakelse var frivillig. Deltakerne hadde anledning til å trekke seg så lenge studien pågikk uten å måtte oppgi grunn, og det ble gitt lovnader om at deres anonymitet og konfidensialitet ble ivaretatt. Skriftlig informert samtykke ble innhentet fra alle deltakerne før fokusgruppeintervjuet.
Funn
Følgende tre temaer ble utviklet: Et verktøy som understøtter anestesisykepleiers mulighet til å tilpasse narkosedybde; Å stole på et nytt verktøy – erfaringer med å vurdere anestesidybde; Erfaringer med at verktøyet fremmer pasientsikkerhet (tabell 3).
| Temaer | Kategorier |
|---|---|
| Et verktøy som understøtter anestesisykepleiers mulighet til å tilpasse narkosedybde | Erfaring med styring av narkosedybde
Erfaringsbasert tolkning av søvndybde hos pasienter med komplekse utfordringer |
| Å stole på et nytt verktøy – erfaringer med å vurdere anestesidybde | Vurdering av anestesidybde
Utfordringer med å tolke EEG ved ulike anestesimidler |
| Erfaringer med at verktøyet fremmer pasientsikkerhet | Forebygge utilsiktet våkenhet under narkose
Tilrettelegging for EEG i forbindelse med anestesi |
Et verktøy som understøtter anestesisykepleiers mulighet til å tilpasse narkosedybde
Dette temaet omhandler anestesisykepleieres erfaringer med bruk av EEG og spektrogram under generell anestesi, der to kategorier kom frem: Erfaring med styring av narkosedybde og Erfaringsbasert tolkning av søvndybde hos pasienter med komplekse utfordringer.
Erfaring med styring av narkosedybde
Alle deltakerne benyttet EEG og spektrogram daglig for å gi adekvate doser anestesimidler, og flere deltakere hevdet at EEG var eneste måten å måle effekten på organet som blir bedøvet. Deltaker F hevdet: «EEG er jo det eneste som går rett på det organet vi prøver å bedøve.» Flere deltakere mente at ved å bruke EEG og spektrogram kan anestesisykepleiere monitorere virkestedet for medikamentene, hjernen, i stedet for å vurdere effekten av narkosen via sekundærparametere, som for eksempel blodtrykk og puls. Deltaker B fortalte: «Et godt eksempel er ortopedisk kirurgi, hvor du har blodtomhetsmansjetter på, de kan jo stige vanvittig i blodtrykk av blodtomheten og da tror du at du har en pasient som blir lett [utilstrekkelig narkosedybde]. Da øker du kanskje anestesidybden, men det er jo ikke nødvendigvis det pasienten trenger.»
Deltakerne diskuterte videre hvordan EEG bidrar til å forstå denne situasjonen. De hevdet at pasienten sov tilfredsstillende tross blodtrykksstigning fordi deltakerne støttet seg på EEG-tolkningen. Deltakerne hevdet at pasienten ikke trengte dypere narkose, men økt smertelindring i forbindelse med blodtomhet.
En annen deltaker (E) reflekterte over at man sparer pasienten for unødvendige medikamenter og sykehuset for kostnader: «… gøy å tenke på hvor lavt du tør å gå på propofolen når du har EEG.» Flere fortalte at ved bruk av EEG kunne deltakerne gi mindre mengder sovemedisin. «Jeg føler at jeg kan gi en mye mer individuelt tilpasset anestesi», hevdet deltaker B.
Flere deltakere hevdet de så en endret trend blant kollegaer i hvordan anestesisykepleiere tenker søvndybde etter de tok i bruk EEG og spektrogram. Før benyttet de seg av sekundærparameter og gamle søvndybdeindekser som for eksempel BIS. Ny forståelse av søvndybde bidro til en endring av yrkesutøvelsen, der EEG førte til økt dosering av smertelindring fremfor sovemedisin. Deltaker E beskrev: «EEG har egentlig endret atferden min, hvis jeg ikke hadde hatt det, og hadde fått høyere blodtrykk og puls, så hadde jeg kanskje økt propofolen. Men nå som jeg ser at sannsynligvis sover pasienten … vil jeg heller øke på analgesien.»
Deltakerne fremhevet at EEG og spektrogram i tilknytning til anestesi er kommet for å bli, men de presiserte samtidig at det er viktig å se helheten under en anestesi og ikke bare på ett parameter alene. «EEG har kommet for å bli. Det føles ikke utrygt å gi anestesi uten EEG, men jeg føler at jeg kan gi en bedre anestesi med EEG», avsluttet deltaker B fokusgruppen med.
Erfaringsbasert tolkning av søvndybde hos pasienter med komplekse utfordringer
Ifølge deltakerne kunne det være utfordrende å bruke verktøyet på eldre og barn. Dette kunne bero på manglende kunnskap om EEG til disse gruppene, og/eller handle om praktiske utfordringer knyttet til bruken av verktøyet. Likevel mente flere deltakere at det var interessant å benytte EEG til disse komplekse gruppene: «Jeg har aldri vært med på å legge på EEG på noen under to, sjeldent under fire år» (deltaker E). Dette begrunnet deltakerne med at det er et mer uorganisert EEG-bilde på de minste pasientene, der alfa- og deltabølgene ikke er like definerte i spektrogrammet. For å tilegne seg erfaring med disse pasientene sa deltaker F: «Litt av grunnen til at vi klistrer elektroder på absolutt alle pasienter er fordi vi ønsker å lære mer, og jo mer vi ser på rå-EEG og spektrogram, jo bedre blir vi på å tyde og vi ser at pasientene får passe dyp narkose.»
Flere deltakere ønsket å lære mer om bruken av verktøyet ved å bruke det på alle pasientgrupper som skal i narkose. Deltakerne mente dette bidro til å heve erfaringsgrunnlaget og at man ble fortrolig med å bruke et slikt verktøy, også til komplekse pasientgrupper. Videre kom deltakerne inn på at eldre pasienter kunne være utfordrende fordi det kunne være vanskelig å tolke svake signaler på EEG og spektrogrammet. Deltaker A fortalte: «For eksempel på eldre pasienter, så er jo frontale cortex litt dårligere … du får kanskje litt dårligere signal. Dårligere bølger. Så jeg tenker på de eldste vil du kanskje hatt mest bruk for EEG, men de er kanskje vanskeligst å tolke synes jeg.»
«Man vet jo at flere kan bli påvirket kognitivt, i hvert fall under lang kirurgi», hevdet deltaker C. Da kom det spontant fra deltaker F: «Pasienter som ble kjørt for dypt gjennom en hel narkose kan få kognitiv dysfunksjon opp til seks måneder etter operasjon, så det har mye å si for det videre forløpet for pasienten.» Her hevdet deltakerne at for dyp narkose kunne gi kognitive utfordringer i etterkant av kirurgi og generell anestesi. Videre snakket deltakerne om bruken av EEG som verktøy for å måle søvndybde. «Man bruker EEG på alle egentlig for å gi mest presis anestesi», sa deltaker D, noe det var enighet om i fokusgruppen. Ifølge deltakerne var EEG og spektrogram det eneste verktøyet en anestesisykepleier kan benytte for å gi alle type pasienter en individuell tilpasset anestesi basert på effektstedet, hjernen.
Å stole på et nytt verktøy – erfaringer med å vurdere anestesidybde
Under dette temaet snakket deltakerne om sine erfaringer knyttet til tilliten til EEG og spektrogram og når det er vanskelig å tolke EEG-et. Temaet er delt i to kategorier: Vurdering av anestesidybde og Utfordringer med å tolke EEG ved ulike anestesimidler.
Vurdering av anestesidybde
Deltaker E sa innledningsvis i intervjuet «det vi på en måte opplæres til å vurdere anestesidybden på, er jo egentlig sekundærparametere som heller følger nocisepsjonen». Alle deltakerne ga uttrykk for at de likte å ha en parameter som måler søvndybde. Deltaker C trakk frem et inngrep der det er tidvis mye stimuli, og sa at det hadde vært «lett å styre mer med propofolen, men når du vet at det trenger ikke den pasienten for du ser på EEG-et». Det ble nevnt et inngrep der operatør ønsket at pasientene var i «burst-suppression» under en kritisk fase av kirurgien. Her var det enighet om at de hadde god hjelp av EEG for å kunne verifisere dette, og at dette var en bedring fra BIS-algoritmen der de så en tydelig forsinkelse.
Samtlige deltakere la vekt på at EEG var en tilleggsparameter. Tradisjonelle sekundærparametere som puls og blodtrykk ble fortsatt benyttet for å vurdere søvndybde. «De gangene du har pasienter hvor du er usikker på om pasienten faktisk sover godt eller ikke så er det veldig nyttig å ha, ha et EEG å se på», uttalte deltaker B. Dette var et utsagn alle deltakerne støttet opp om. Gruppa diskuterte rundt diverse feilkilder til EEG-signalet, eksempelvis forstyrrelser fra feltet eller vann på elektrodene. Deltaker B forklarte at et tiltak da var å legge inn en sikkerhetsmargin for å være sikker på at pasienten hadde det bra, hvorpå deltaker E fulgte opp: «Det er jo sjeldent jeg styrer etter EEG alene. Jeg ser på det bare som en tilleggsparameter som er med på å skape et bilde av anestesidybde.»
Deltakerne ga uttrykk for at de brukte EEG på alle pasienter der de hadde mulighet, og at dette gjaldt de fleste i avdelingen. På spørsmål hvorfor noen unnlot å bruke EEG var det en deltaker (F) som nevnte: «Det går jo en myte om at det er ikke et sikkert verktøy.» Deltaker E fulgte opp: «… skrekkeksempler hvor folk har kanskje stolt litt for mye på øyeblikksbildet EEG … kanskje ikke hatt kontroll på at det kommer i en fase i kirurgien hvor det er ekstra mye nocisepsjon … også ligger pasienten egentlig perfekt og vaker, men våkner da. Av økt stimuli.»
Deltaker (E) delte en erfaring fra en anestesiinnleding: «Vi gir standarddosering av propofolinnledning og ser at barnet får ‘burst-suppression’, og EEG blir nesten helt isoelektrisk på standard vedlikeholdsdose propofol.» Klinisk hadde denne pasienten blodtrykk og puls som ikke indikerte noen form for overdosering. Deltaker A hadde opplevd motsatt effekt ved tolking av EEG: «Jeg var bombesikker på at pasienten trengte mere propofol, og endte opp med å bruke lang tid på å vekke pasienten.»
Utfordringer med å tolke EEG ved ulike anestesimidler
I forbindelse med bruk av ketamin uttalte deltaker E: «Det blir jo mer krevende, også er det jo vanskelig å identifisere når det er gamma på grunn av ketamin, og når er det egentlig lav beta eller gamma på grunn av at pasienten begynner å bli lett.» Deltaker C hadde aldri turt å bruke EEG ved ketamin siden dette ga gammaaktivitet. Deltakerne kom her inn på dexdor og lystgass, medikamenter som gir ulike bølgeforandringer, og disse kunne være kilder til usikkerhet. Flere deltakere påpekte at EEG blir brukt ved lavdose ketamin ved enkelte inngrep, og dette kunne gjøre det vanskeligere å stole på EEG. Deltaker B utdypet: «EEG-et der synes jeg er vanskelig å tolke, da ser jeg mer på spektrogrammet, og ser fargeforskjellene ikke sant. Men, det krever trening så de som er veldig gode på det er de som jobber med det hver dag.» Flere av deltakerne påpekte behovet for øvelse over tid for å kunne tolke EEG ved ulike medikamenter.
Deltaker A fortalte at det hos noen var usikkerhet om man kunne bruke EEG ved gassanestesi. Innad blant deltakerne var de trygge på å bruke EEG ved gassanestesi. Gruppen diskuterte om usikkerhet hos kollegaer kunne henge sammen med tidligere erfaringer fra bruk av BIS.
Erfaringer med at verktøyet fremmer pasientsikkerhet
Dette temaet oppsummerte deltakernes erfaringer med å ta i bruk EEG, utvikling av søvndybdemonitorering og hvordan de opplevde at EEG påvirker pasientsikkerhet. Temaet er delt i to kategorier: Forebygge utilsiktet våkenhet under narkose og Tilrettelegging for EEG i forbindelse med anestesi.
Forebygge utilsiktet våkenhet under narkose
Deltaker C trakk frem at «EEG kunne blitt brukt mer i øyeblikkelig hjelp situasjoner, der blir det ofte litt glemt». Noen deltakere hadde benyttet EEG i slike situasjoner, og erfarte at pasientene hadde utilstrekkelig søvndybde. Deltakerne diskuterte når man ville prioritere EEG i disse situasjonene. Luftvei og sirkulasjon var førsteprioritet, og flere argumenterte for at EEG hadde en plass når pasienten var stabilisert.
Akutte keisersnitt ble trukket frem som en situasjon der EEG ikke ble prioritert på grunn av tidsbruk. Deltaker A beskrev: «Jeg setter på EEG når jeg har tid … og da ser du at det er mange som er litt for lette.» I diskusjonen rundt øyeblikkelig hjelp påpekte deltaker B: «Det er klart det er sånne situasjoner som man kanskje kan forebygge litt awareness.» Pasientenes sikkerhet var viktig for deltakerne, og de opplevde at EEG kunne være et godt virkemiddel for å ivareta pasientsikkerheten.
Tilrettelegging for EEG i forbindelse med anestesi
Deltaker D bemerket at det ikke alltid var tilrettelagt for EEG. Dette ble bekreftet av deltaker A: «Det er ikke kobla til på samme måte som blodtrykk, puls- og saturasjonsmåler.» En annen fortalte om hvordan det å legge frem utstyr til EEG var innført som en naturlig del av å gjøre klar stuen til neste pasient ved den avdelingen deltakeren arbeidet. Der det var mulig, ble spektrogram brukt om man hadde EEG tilkoblet. Det var flere som påpekte at EEG-utstyr ikke alltid var tilgjengelig på alle stuene, og at ved noen inngrep var det ikke mulig å plassere EEG-elektrodene på grunn av det kirurgiske feltet. Deltakerne ga uttrykk for at det ikke var noe problem å ha pasienter i anestesi uten EEG, men at de hadde foretrukket å ha EEG tilgjengelig.
Deltaker B delte erfaringer om hvordan man tidligere knapt hadde tilgang på søvndybdemålere, at utstyret var dyrt og at erfaringen var annerledes nå: «Ting har jo skjedd bare i løpet av de siste åtte årene, og det er positivt det at det finnes flere verktøy for å vurdere søvndybde.»
EEG sin plass innen anestesien ble omtalt. Her uttalte deltaker B: «EEG har kommet for å bli, og det kommer til å være en standard i anestesien.» Dette ble raskt fulgt opp av deltaker F: «… utenkelig hvis vi skulle sluttet å bruke det nå.» Dette var det enighet om blant deltakerne. Muligheten til å se at anestesimidlene virket i hjernen og den direkte effekten av endringer i anestesien ble trukket frem som en grunn for dette. En av deltakerne mente at EEG bare var starten på en dypere kartlegging av anestesidybde.
Diskusjon
Hensikten med studien var å få kunnskap og om anestesisykepleieres erfaringer med bruk av ny generasjon for søvndybdemåling under generell anestesi. Anestesisykepleierne sa at de hadde fått ny kunnskap og forståelse av narkosedybde ved bruk av EEG og spektrogram, at de kunne stole på det nye verktøyet og det var utenkelig å slutte å bruke verktøyet nå.
Å lære mer om narkosedybde har vært etterspurt i mange år for å kunne individualisere narkosedybde (6,26,27). I grunnlagsdokument for anestesisykepleiere (28) presiseres behovet for å øke kompetanse og å bidra til nytenkning i faget. Det anbefales å vurdere bruk av søvndybdemonitorering som BIS. Anestesisykepleierne i denne studien sa at ved å bruke EEG og spektrogram kunne de gi mer balansert og individualisert anestesi til pasientene. Dette støttes av forskning som viser at EEG var en bedre måte å sikre pasientenes søvndybde (10), og at liggetiden ble forkortet hos pasientene (14). Det er økende evidens for at bruk av søvndybdemåler kan forebygge awareness (16,29). De siste årene har det vært fokus på forekomsten av postoperativt delir knyttet til narkosedybde. Under fokusgruppeintervjuet ble det hevdet at ved å benytte EEG til eldre pasienter kan kognitiv dysfunksjon forebygges i opptil seks måneder postoperativt. Wildes et al. (30) og Chan et al. (29) konkluderte med at BIS-styrt anestesi ikke senket forekomsten av postoperativt delir, men Chan et al. (29) anbefalte søvndybdemåler som en del av overvåkningen av vitale organer, og at anestesiologer setter seg inn i grunnleggende tolkning av EEG.
Argumentene over tyder på at bruken av EEG og spektrogram fremmer pasientsikkerheten. Å ivareta pasientens sikkerhet er en viktig del av anestesisykepleiernes funksjons- og ansvarsområder (28) og yrkesetiske plikt (31). Pasienter med komplekse og sammensatte lidelser, som eldre og adipøse, er oftere representert blant pasienter som får postoperative komplikasjoner (32). Disse pasientene kan potensielt ha stor fordel av at anestesisykepleierne benytter EEG og spektrogram.
I vår studie beskrev anestesisykepleierne hvordan hyppig bruk av EEG økte deres forståelse av søvndybde. Det er vist at anestesipersonell ved selv en kort innføring kan lære å tolke EEG-mønsteret (12). Flere deltakere i vår studie presiserte at de ikke brukte EEG alene som kilde for å bedømme søvndybde, men at tradisjonelle parametere fortsatt var viktige. Med EEG øker behovet for kunnskap hos den enkelte anestesisykepleier, og de er avhengige av å kunne tolke EEG, spektrogram samt identifisere mulige feilkilder. Informasjonsmengden EEG tilbyr er omfattende, og betyr at anestesisykepleierne er nødt til å forholde seg til mange ulike parametere som kan øke muligheten for å overse viktig informasjon (33).
Deltakerne i denne studien beskrev at tolkningen av EEG var utfordrende når man bruker ketamin, fordi EEG-mønsteret ligner på EEG hos våkne pasienter selv ved lave doser. Ketamin i lave doser er vist å gi god smertelindring (34), og blir ofte brukt til pasienter med utfordrende smerteproblematikk. Å gi anestesi til denne type pasienter kan være vanskelig grunnet forhøyet toleranse for enkelte preparater, endret sensitivitet i smertereseptorer og senket smerteterskel (35). Å bedømme søvndybden vanskeliggjøres hos nettopp pasienter der dette er ekstra utfordrende. Her kan det ligge en risiko for å gå glipp av informasjon fordi tolkningen av EEG krever anestesisykepleierens oppmerksomhet.
Anestesisykepleierne i studien understrekte bruk av EEG og spektrogram som en naturlig utvikling av det å overvåke pasienter i generell anestesi. De omtalte situasjoner der de kunne bruke EEG i større grad, eksempelvis akutte keisersnitt. Her ble det argumentert med at i slike situasjoner var det mulig å forebygge awareness. Pasienter som får akutt keisersnitt har en høyere risiko for awareness grunnet svært kort tid fra anestesiinnledning til kirurgistart (16). Hvorvidt EEG har en rolle i denne type akutte situasjoner ønsker ikke forfatterne å uttale seg om, men det viser at anestesisykepleierne i denne studien ser på EEG som et fremskritt innen anestesien.
EEG og spektrogram reiser spørsmål om hva det vil si å ha for dyp narkose; hvilke senskader kan forekomme? Samtidig kan den sette krav om effektivisering av oppvåkningstid og være en parameter for å motvirke awareness. Disse spørsmålene er eksempler på at teknologien utfordrer våre grunnleggende handlingsmønster og forståelse av narkosedybde. Mange av spørsmålene har vært diskutert med tidligere søvndybdemålere, men det syntes å være enighet om at anestesifaget ikke har konkludert med en ideell søvndybdemonitorering. Funn fra studien vår kan tyde på at EEG og spektrogram er et skritt i riktig retning for å bedømme narkosedybde. Handlingsvalg innebærer å kunne ta mange valg i stedet for få valg (36). Å innhente informasjon fra EEG og spektrogram gir muligheter og nye valg som ikke tidligere var mulig, noe deltakerne i fokusgruppen opplevde som positivt. Flere valg kan samtidig gjøre beslutninger om narkosedybde mer komplisert og vanskelig. EEG og spektrogram gir kunnskap og muligheter som vi ikke har hatt tidligere, og det kan være en parameter som bidrar til å gjøre helhetsinntrykket mer komplekst. Teknologi stiller oss overfor vanskelige verdivalg (36).
Metoderefleksjon
En begrensning ved studien var at den inkluderte anestesisykepleiere ved ett sykehus. Opplæring og engasjement internt i avdelingen kan tenkes å gi et ensrettet erfaringsgrunnlag fra deltakerne. Deltakere fra ulike sykehus kunne trolig bidratt til at flere og andre erfaringer kunne blitt avdekket, men det var ikke mulig å gjennomføre fokusgruppeintervjuer ved andre sykehus siden EEG og spektrogram kun ble benyttet ved det aktuelle sykehuset våren 2020. En annen begrensning var at deltakerne var rekruttert av seksjonsledere. Seksjonslederne kan ha rekruttert deltakere som de mente ville uttrykke positive holdninger til verktøyet, men i vårt materiale delte deltakerne både positive erfaringer og usikkerhet knyttet til bruk av dette verktøyet.
I en kvalitativ studie er det avgjørende for studiens troverdighet å finne deltakere som har erfaring med fenomenet som skal studeres (24). For å tilstrebe variasjon og mangfold i datamaterialet ble det forsøkt å ha ulik sammensetning av erfaring og ansiennitet av deltakere under fokusgruppeintervjuet. Dette bidro til nyanserte og rike beskrivelser av opplevelser og utfordringer relatert til bruken av verktøyet, men deltakerne var i hovedsak menn, og deltakeren med lengst ansiennitet hadde arbeidet som anestesisykepleier i åtte år. En jevnere kjønnsbalanse og deltakere med lengre ansiennitet kunne ha nyansert erfaringene ytterligere. Om funnene er overførbare til andre settinger eller sykehus avhenger av om anestesisykepleiere som lesere gjenkjenner funnene og opplever dem som meningsfulle (23).
I tillegg var det en begrensning med studien at det ble gjennomført ett fokusgruppeintervju, og at det kan bli ensidige og overflatiske data. I vårt datamateriale mener vi det er rike data som belyser noen vesentlige erfaringer med EEG og spektrogram, men ved å gjennomføre flere fokusgruppeintervjuer kunne studien ha avdekket flere og mer nyanserte erfaringer.
Konklusjon
Anestesisykepleiere med erfaring med EEG og spektrogram erfarte at de hadde tilegnet seg ny forståelse av søvndybde, så fordeler og utfordringer med verktøyet og uttalte at det var «utenkelig» å slutte med å bruke verktøyet. Deltakerne erfarte at EEG og spektrogram kunne ha fordeler for pasientene ved at de fikk en mer balansert og individuelt tilpasset anestesi. Det er også identifisert utfordringer med å bruke verktøyet, deriblant å tolke EEG ved bruk av enkelte medikamenter og at det kan bli nedprioritert i stressende situasjoner.
En implikasjon for praksis kan være at bruk og tolkning av EEG og spektrogram kan bli en naturlig del av anestesisykepleieres yrkesutøvelse i fremtiden. Derfor bør undervisningen om temaet styrkes i anestesiutdanningen.
Ved å benytte EEG og spektrogram kom det frem at anestesisykepleierne endret sin tilnærming til anestesi ved å gi mer smertestillende medikamenter enn sovemedisin, fordi EEG bekreftet at pasienten allerede sov tilstrekkelig. I videre forskning kunne det vært interessant å sammenligne hvorvidt pasienter med EEG-styrt anestesi rapporterer mindre smerter postoperativt enn de som har tradisjonell BIS.
Referanser
- 1. Brown EN, Lydic R, Schiff ND. General anesthesia, sleep, and coma. N Engl J Med. 2010;363(27):2638-50. https://doi.org/10.1056/NEJMra0808281.
- 2. Purdon PL, Pierce ET, Mukamel EA, Prerau MJ, Walsh JL, et al. Electroencephalogram signatures of loss and recovery of consciousness from propofol. Proc Natl Acad Sci USA. 2013;110(12):E1142-51. https://doi.org/10.1073/pnas.1221180110.
- 3. Purdon PL, Sampson A, Pavone KJ, Brown EN. Clinical electroencephalography for anesthesiologists: Part I: Background and basic signatures. Anesthesiology. 2015;123(4):937-60. https://doi.org/10.1097/aln.0000000000000841.
- 4. Gibbs FA, Gibbs EL, Lennox WG. Effect on the electro-encephalogram of certain drugs which influence nervous activity. Arch Intern Med. 1937;60(1):154-66. https://doi.org/10.1001/archinte.1937.00180010159012.
- 5. Rampil IJ. A primer for EEG signal processing in anesthesia anesthesiology. Anesthesiology. 1998;89(4):980-1002. https://doi.org/10.1097/00000542-199810000-00023.
- 6. Fahy BG, Chau DF. The technology of processed electroencephalogram monitoring devices for assessment of depth of anesthesia. Anesth Analg. 2018;126(1):111-7. https://doi.org/10.1213/ane.0000000000002331.
- 7. Kreuzer M, Zanner R, Pilge S, Paprotny S, Kochs EF, Schneider G. Time delay of monitors of the hypnotic component of anesthesia: analysis of state entropy and index of consciousness. Anesth Analg. 2012;115(2):315-9. https://doi.org/10.1213/ANE.0b013e31825801ea.
- 8. Pilge S, Zanner R, Schneider G, Blum J, Kreuzer M, Kochs EF. Time delay of index calculation: analysis of cerebral state, bispectral, and narcotrend indices. Anesthesiology. 2006;104(3):488-94. https://doi.org/10.1097/00000542-200603000-00016.
- 9. Kreuzer M. EEG based monitoring of general anesthesia: taking the next steps. Front Comput Neurosci. 2017;11(56). https://doi.org/10.3389/fncom.2017.00056.
- 10. Purdon PL, Pavone KJ, Akeju O, Smith AC, Sampson AL, Lee J, et al. The ageing brain: age-dependent changes in the electroencephalogram during propofol and sevoflurane general anaesthesia. Br J Anaesth. 2015;115(suppl_1):i46-i57. https://doi.org/10.1093/bja/aev213.
- 11. Saunes IS, Svendsby PO, Mølstad K, Thesen J. Kartlegging av begrepet pasientsikkerhet. Nasjonalt kunnskapssenter for helsetjenesten [Internett]. Oslo: Folkehelseinstituttet; 2010 [hentet 20. mars 2021]. Tilgjengelig fra: https://www.fhi.no/globalassets/dokumenterfiler/notater/2010/notat_2010_kartlegging-av-begrepet-pasientsikkerhet_v2.pdf.
- 12. Bombardieri AM, Wildes TS, Stevens T, Wolfson M, Steinhorn R, Abdallah B, et al. Practical training of anesthesia clinicians in electroencephalogram-based determination of hypnotic depth of general anesthesia. Anesth Analg. 2020;130(3):777-86. https://doi.org/10.1213/ane.0000000000004537.
- 13. Luo C, Zou W. Cerebral monitoring of anaesthesia on reducing cognitive dysfunction and postoperative delirium: a systematic review. J Int Med Res. 2018;46(10):4100-10. https://doi.org/10.1177/0300060518786406.
- 14. Sun Y, Ye F, Wang J, Ai P, Wei C, Wu A, et al. Electroencephalography-guided anesthetic delivery for preventing postoperative delirium in adults: an updated meta-analysis. Anesth Analg. 2020;131(3):712-19. https://doi.org/10.1213/ANE.0000000000004746.
- 15. Lewis SR, Pritchard MW, Fawcett LJ, Punjasawadwong Y. Bispectral index for improving intraoperative awareness and early postoperative recovery in adults. Cochrane Database Syst Rev. 2019(9). https://doi.org/10.1002/14651858.CD003843.pub4.
- 16. Jaideep J. Accidental awareness after general anesthesia. I: Nussmeier NA, Joshi GP, red. UpToDate. Waltham: UpToDate;2019. https://www.uptodate.com/contents/awareness-with-recall-following-general-anesthesia.
- 17. Schuller PJ, Newell S, Strickland PA, Barry JJ. Response of bispectral index to neuromuscular block in awake volunteers. Br J Anaesth. 2015;115:i95-i103. https://doi.org/10.1093/bja/aev072.
- 18. Weiser TG, Haynes AB, Molina G, Lipsitz SR, Esquivel MM, Uribe-Leitz T, et al. Size and distribution of the global volume of surgery in 2012. Bull World Health Organ. 2016;94(3):201-9. https://doi.org/10.2471/BLT.15.159293.
- 19. Brinkmann S, Tanggaard L. Kvalitative metoder: empiri og teoriutvikling. Oslo: Gyldendal Akademisk; 2012.
- 20. Malterud K. Kvalitative forskningsmetoder for medisin og helsefag. 4. utg. Oslo: Universitetsforlaget; 2017.
- 21. Malterud K. Fokusgrupper som forskningsmetode for medisin og helsefag. 2. utg. Oslo: Universitetsforlaget; 2012.
- 22. Kvale S, Brinkmann S. Det kvalitative forskningsintervju. 3. utg. Oslo: Gyldendal Akademisk; 2015.
- 23. Graneheim UH, Lundman B. Qualitative content analysis in nursing research: concepts, procedures and measures to achieve trustworthiness. Nurse Educ Today. 2004;24(2):105-12. https://doi.org/10.1016/j.nedt.2003.10.001.
- 24. Graneheim UH, Lindgren BM, Lundman B. Methodological challenges in qualitative content analysis: A discussion paper. Nurse Educ Today. 2017;56:29-34. https://doi.org/10.1016/j.nedt.2017.06.002.
- 25. Elo S, Kääriäinen M, Kanste O, Pölkki T, Utriainen K, Kyngäs, H. Qualitative content analysis: a focus on trustworthiness. SAGE Open. 2014;4(1):2158244014522633. https://doi.org/10.1177/2158244014522633.
- 26. Ben-Menachem E, Zalcberg D. Depth of anesthesia monitoring: a survey of attitudes and usage patterns among Australian anesthesiologists. Anesth Analg. 2014;119(5):1180-5. https://doi.org/10.1213/ANE.0000000000000344.
- 27. Marchant N, Sanders R, Sleigh J, Vanhaudenhuyse A, Bruno MA, Brichant JF, et al. How electroencephalography serves the anesthesiologist. Clin EEG Neurosci. 2014;45(1):22-32. https://doi.org/10.1177/1550059413509801.
- 28. ALNSF. Grunnlagsdokument for anestesisykepleiere [Internett]. Oslo: Norsk Sykepleierforbund; 2016 [revidert 2020]. Tilgjengelig fra: https://www.nsf.no/sites/default/files/inline-images/zQCAUnQvcUEpG7XzVJXOgvrSk28s29K0m2gG4EZxhW7s5zspvF.pdf.
- 29. Chan MTV, Hedrick TL, Egan TD, García PS, Koch S, Purdon P, et al. American society for enhanced recovery and perioperative quality initiative joint consensus statement on the role of neuromonitoring in perioperative outcomes: electroencephalography. Anesth Analg. 2020;130(5):1278-91. https://doi.org/10.1213/ane.0000000000004502.
- 30. Wildes TS, Mickle AM, Ben Abdallah A, Maybrier HR, Oberhaus J, Budelier TP, et al. Effect of electroencephalography-guided anesthetic administration on postoperative delirium among older adults undergoing major surgery: the ENGAGES randomized clinical trial. Jama. 2019;321(5):473-83. https://doi.org/10.1001/jama.2018.22005.
- 31. NSF. Yrkesetiske retningslinjer for sykepleiere [Internett]. Oslo: Norsk Sykepleierforbund; 2019. Tilgjengelig fra: https://www.nsf.no/sykepleiefaget/yrkesetiske-retningslinjer.
- 32. Sweitzer B. Preanesthesia evaluation for noncardiac surgery. I: Crowley M, red. UpToDate. Waltham: UpToDate; 2020 [oppdatert 27.05.21; hentet 01.10.2020]. Tilgjengelig fra: https://www.uptodate.com/contents/preanesthesia-evaluation-for-noncardiac-surgery?search=preoperative%20risk%20stratification&source=search_result&selectedTitle=2~150&usage_type=default&display_rank=2#H38484949.
- 33. Coiera E. Guide to health informatics. 3. utg. Boca Raton: CRC Press; 2015.
- 34. Gorlin AW, Rosenfeld DM, Ramakrishna H. Intravenous sub-anesthetic ketamine for perioperative analgesia. J Anaesthesiol Clin Pharmacol. 2016;32(2):160-7. https://doi.org/10.4103/0970-9185.182085.
- 35. Fisher RB, Johnson QL, Reeves-Viets JL. Pain management mini-series. Part II. Chronic opioid drug therapy: implications for perioperative anesthesia and pain management. Mo Med. 2013;110(3):231-5.
- 36. Slettebø Å, Nortvedt P. Etikk for helsefagene. Oslo: Gyldendal Akademisk; 2006.